Kardiyak arrest yönetimi, saniyeler içinde doğru karar verme ve ekip uyumunu gerektiren, acil tıbbın en kritik başlıklarından biridir. Bu derste; arrestin erken tanınmasından başlayarak yüksek kaliteli CPR, zamanında defibrilasyon, ACLS algoritmalarının doğru sıralamayla uygulanması, ekip içi rol dağılımı ve kapalı döngü iletişim, EtCO₂ ile CPR kalitesinin değerlendirilmesi ve geri döndürülebilir nedenlerin (H’ler–T’ler) sistematik yönetimi adım adım ele alınır. Amaç; yalnızca “algoritmayı bilmek” değil, sahada ve acil serviste ROSC şansını artıran uygulamaları pratik ve sınav odaklı şekilde standartlaştırmaktır.
Acil Tıp Yoğun Bakım Yan Dal Sınavı Kursu
Bu kurs, YDUS’a hazırlanan hekimler için sınavda yüksek getirili konulara odaklanan, kısa, net ve klinik temelli anlatımlar sunar. Güncel müfredatla ...
Daha fazla göster
- Açıklama
- Müfredat
- SSS
- Bildirim
- Değerlendirmeler

Bu YDUS hazırlık kursu, uzmanlık sonrası sınava yönelik yüksek verimli ve hedef odaklı bir çalışma sistemi sunmak amacıyla hazırlanmıştır. İçerik, YDUS müfredatıyla uyumlu olacak şekilde güncel kılavuzlar, sık sorulan konular ve klinik pratiğe doğrudan katkı sağlayan bilgiler esas alınarak yapılandırılmıştır.
Kurs kapsamında; temel teorik bilgiler kısa ve net anlatımlarla sunulurken, sınavda ayırt edici öneme sahip klinik ipuçları, yüksek getirili noktalar ve sık yapılan hatalar özellikle vurgulanmaktadır. Anlatımlar, öğrenmeyi kolaylaştırmak amacıyla tablolar, özetler ve görsel desteklerle güçlendirilmiştir.
Bu program, yoğun çalışan hekimlerin zamanını en verimli şekilde kullanabilmesi için planlı ders akışı, tekrar imkânı ve esnek izleme seçenekleri sunar. Hedefi YDUS’ta başarı olan adaylar için güvenilir, sistematik ve sonuç odaklı bir hazırlık süreci sağlar.
Bölüm 0: Başlarken
-
10.1. Kursa Hoş Geldiniz ve Tanıtım
Acil Tıp Yoğun Bakım Yan Dal Sınavı Kursuna Hoş Geldiniz 👋
Bu kurs, Acil Çalışanları Eğitimleri tarafından, Acil Tıp ve Yoğun Bakım yan dal sınavına hazırlanan hekimler için özel olarak hazırlanmıştır.
Bu kursta;
• Sınav odaklı, spot ve yüksek verimli bilgiler,
• Klinik pratikle uyumlu vaka temelli anlatımlar,
• Sık sorulan konulara yönelik özet ve ipuçları,
• Klinik düşünme becerinizi güçlendiren yorumlama yaklaşımı bulacaksınız.Amacımız; yalnızca sınav başarınızı artırmak değil, aynı zamanda yoğun bakım pratiğinde hızlı, doğru ve güvenli klinik karar verme becerinizi geliştirmektir.
Bu yolculukta birlikte ilerleyeceğiz. Başarılar dileriz
Acil Çalışanları Eğitmenleri🚀
-
20.2. Acil Tıp YDUS: Sınavı Tanıyalım
Acil Tıp Yoğun Bakım Yan Dal (YDUS) Kursu – Ders Tanımı
Bu ders; Acil Tıp uzmanlarının Yoğun Bakım yan dal YDUS sınavına sistemli ve hedefe yönelik hazırlanmasını sağlamak amacıyla oluşturulmuştur.
İçerikte; sınav formatı, soru yapısı, sınav kronolojisi ve yoğun bakım yan dalının kapsamı özetlenirken; aynı zamanda sınavda yüksek ağırlığa sahip konu başlıkları hakkında yol haritası sunulmaktadır.
Bu derste katılımcılar;
• YDUS sınav formatını ve puanlama sistemini öğrenir
• Sınavın tarihsel gelişimini ve güncel takvimini görür
• Yoğun bakım yan dalının kapsamını ve kariyer fırsatlarını tanır
• Sınavda öne çıkan konu başlıklarına genel bakış kazanır
• Kurs süresince izleyecekleri çalışma planının temelini oluştururBu ders, kursun geri kalan bölümleri için temel çerçeveyi oluşturan başlangıç modülüdür. 🚀
-
30.3. YDUS Sınavlarının Analizi
Bu ders; son YDUS sınavlarının (2024–2025) kapsamlı analizine dayanarak, sınavın gerçek yapısını ve soru mantığını anlamanızı sağlar.
YDUS’un klasik bilgi sınavından çok kritik hasta yönetimini ölçen, algoritma ve klinik karar odaklı bir sınav olduğu bu derste detaylı olarak gösterilmektedir.
Bu derste katılımcılar;
• Sınavın omurgasını oluşturan ana konu alanlarını öğrenir
• Son yıllardaki soru dağılımı ve trendleri analiz eder
• Sınavın “ezber değil karar verme” mantığını kavrar
• Hangi konulara öncelik verilmesi gerektiğini görür
• Etkili bir çalışma stratejisi oluştururBu modül, kursun geri kalan bölümlerinde uygulanacak çalışma stratejisinin temelini oluşturur. 🚀
-
40.4. Başarı İçin Çalışma Stratejileri: YDUS’ta Başarılı Olanların Görüşleri
2025 YDUS Türkiye 2.’si Dr. Yusuf KARANCI’nın Önerileri
-
5📢 Güncelemeler
Bu bölümde, kılavuzlarda yer alan güncel güncellemeler sizlere aktarılacaktır.
Bölüm 1: Kritik Hastaya Yaklaşım ve Resüsitasyon
-
61.1. Primer ve Sekonder Bakı
Bölüm 1: Kritik Hastaya Yaklaşım ve Resüsitasyon
- 1.1. Primer ve Sekonder Bakı
- ABCDE Yaklaşımının Detayları
- Tanınmayan Şok ve Ölümcül Yaralanmaların Tespiti
- 1.2. İleri Kardiyak Yaşam Desteği (İKYD / ACLS)
- VF/Nabızsız VT Algoritması: Defibrilasyon, İlaçlar (Epinefrin, Amiodaron, Lidokain)
- Asistoli / Nabızsız Elektriksel Aktivite (NEA) Algoritması
- Geri Döndürülebilir Nedenler (5H ve 5T)
- Resüsitasyonda Özel Durumlar (Gebelik, Hipotermi, Zehirlenme)
- 1.3. Resüsitasyon Sonrası Bakım (ROSC)
- Hedeflenmiş Sıcaklık Yönetimi (TTM): Endikasyonlar, Yöntemler
- Hemodinamik Optimizasyon (Hedef MAP)
- Ventilatör Stratejileri (PaCO2 ve Oksijenasyon Hedefleri)
- 1.4. Şok Yönetimi
- Şok Sınıflaması: Hipovolemik, Kardiyojenik, Distribütif (Septik, Nörojenik, Anafilaktik), Obstrüktif
- Şokun Ayırıcı Tanısı: Fizik Muayene, Hemodinamik Monitörizasyon (ve POCUS)
- Vazopresör ve İnotrop Seçimi: Norepinefrin, Dobutamin, Adrenalin, Dopamin, Vazopressin (Etki mekanizmaları ve tercih yerleri)
- 1.5. Sepsis ve Septik Şok
- Tanımlar: Sepsis-3, qSOFA ve SOFA Skorları
- "Surviving Sepsis" Kılavuzu: 1 Saatlik Paket
- Sıvı Resüsitasyonu: Kristalloid seçimi, miktar ve hedefler
- Ampirik Antibiyoterapi ve Kaynak Kontrolü
- Refrakter Septik Şok ve Steroid Kullanımı
- 1.6. Anafilaksi
- Tanı Kriterleri
- Acil Tedavi: Epinefrin (Doz, yol, tekrarlar), Antihistaminikler, Steroidler
- Refrakter Anafilaksi: Glukagon, Epinefrin infüzyonu
-
71.2.1. Erişkin Temel Yaşam Desteği (TYD/BLS)
Bu ders, ERC 2025 ve AHA 2025 kılavuzları doğrultusunda erişkin Temel Yaşam Desteği (TYD/BLS) uygulamasını sistematik biçimde öğretir. Katılımcılar; alan güvenliği, yanıt–solunum değerlendirmesi, 112’nin erken aktivasyonu, CAB yaklaşımı, yüksek kaliteli göğüs kompresyonu, 30:2 ventilasyon, OED/defibrilatörün erken kullanımı ve ileri hava yolu varlığında kesintisiz kompresyon + 10/dk soluk gibi kritik basamakları öğrenir. Amaç, profesyonel ekip gelene kadar dolaşım ve oksijenlenmeyi sürdürerek sağkalımı artırmaktır.
-
81.2.2. Erişkin İleri Kardiyak Yaşam Desteği (İKYD / ACLS)
-
91.2.3. ROSC ve Kardiyak Arrest Sonrası Bakım
Kardiyak arrest sonrası bakım, yaşam zincirinin en kritik ve sonucu belirleyen basamağıdır. ROSC sağlanması sürecin sonu değil, “post-kardiyak arrest sendromu” olarak adlandırılan yeni ve hassas bir dönemin başlangıcıdır. Bu fazda global iskemi ve reperfüzyon hasarına bağlı olarak beyin, kalp ve diğer organ sistemlerinde ciddi disfonksiyon gelişebilir. Bu nedenle temel hedef; sekonder beyin hasarını önlemek, yeterli organ perfüzyonunu sağlamak ve altta yatan nedeni hızla tedavi etmektir.
Post-arrest bakım; kontrollü ventilasyon (SpO₂ %92–98, PaCO₂ 35–45 mmHg), hemodinamik stabilizasyon (MAP ≥65 mmHg), nöbet kontrolü, metabolik dengenin sağlanması ve gerektiğinde hedeflenmiş sıcaklık yönetimini kapsar. Özellikle komatöz hastalarda ateşin önlenmesi ve normoterminin korunması nörolojik prognoz açısından kritik öneme sahiptir.
Başarılı bir post-kardiyak arrest yönetimi; sistematik, protokolize ve multidisipliner bir yaklaşım gerektirir. ROSC sadece hayatta kalmanın ilk adımıdır; uzun dönem nörolojik iyileşme ise bu dönemde uygulanan titiz ve bilimsel yoğun bakım stratejilerine bağlıdır.
-
101.2.4. Resüsitasyonun Sonlandırılması
Resüsitasyonun sonlandırılması, özellikle hastane dışı kardiyak arrestlerde, kaynakların doğru kullanımı ve gereksiz naklin önlenmesi açısından önemli bir klinik karardır. Bu karar, belirli ve kanıta dayalı kriterlere göre verilmelidir.
Temel Yaşam Desteği (TYD/BLS) TOR kuralına göre;
-
Arrest EMS tarafından tanık olunmamışsa,
-
ROSC sağlanamamışsa,
-
Hiç şok uygulanmamışsa,
resüsitasyonun sonlandırılması önerilir. Bu kriterleri karşılayan hastalarda taburculuk oranı yalnızca yaklaşık %0.13’tür.
İleri Yaşam Desteği (ALS) TOR kriterleri daha kapsamlıdır ve;
-
Arrest tanıklı değilse,
-
Tanık CPR yapılmamışsa,
-
Sahada tam ALS müdahalesine rağmen ROSC sağlanamamışsa,
-
Şok uygulanmamışsa,
resüsitasyonun sonlandırılması önerilmektedir. Bu grupta sağkalım oranı yaklaşık %0.01’dir.
“Evrensel TOR kuralı” olarak da bilinen bu yaklaşım, uygun zamanlamayla (özellikle 15–20 dakika sonrasında) yüksek özgüllükle uygulanabilir. EtCO₂ düzeyinin 10 mmHg’nin altında kalması kötü prognoz göstergesi olabilir; ancak tek başına sonlandırma kararı için yeterli değildir.
Özetle, TOR kararları klinik bağlam, süre, uygulanan müdahaleler ve sistem protokolleri dikkate alınarak verilmelidir; her hasta bireysel olarak değerlendirilmelidir.
-
-
111.3.1. Şok ve Dolaşım Desteği
Şok; dolaşım sisteminin dokulara yeterli oksijen sunumunu sağlayamadığı, bu nedenle hücresel hipoksi → laktik asidoz → organ disfonksiyonu → ölüm hattına ilerleyebilen, acil yönetim gerektiren klinik tablodur. Klinik pratikte şokun tüm tiplerini birleştiren ana sorun DO₂–VO₂ dengesizliğidir ve bunu belirleyen üç ana bileşen volüm (preload) + pompa (kardiyak fonksiyon/CO) + damar tonusu (SVR) üçlüsüdür. Bu nedenle şok yaklaşımı “tek bir tansiyon sayısı” üzerinden değil, perfüzyon üzerinden yapılır: bilinç durumu, kapiller dolum, deri ısısı, idrar çıkışı, laktat/Asit-baz ve hemodinamik parametreler birlikte değerlendirilir.
Bu dersin omurgası, sahada ve acilde en sık karşılaşılan şok tablolarını 4 ana başlıkta hızlı ayırabilmektir:
Hipovolemik (özellikle hemorajik) → “volüm az”; Obstrüktif → “mekanik engel”; Distribütif → “SVR düşük / vazodilatasyon”; Kardiyojenik → “pompa yetmezliği”. Her tipte beklenen hemodinamik patern (CVP/PCWP/CO/SVR) ve yatak başı bulgular, doğru tedavinin anahtarıdır. Örneğin hipovolemikte CVP–PCWP–CO düşerken SVR artar; obstrüktifte venöz dönüş engellendiği için CVP artar ve CO düşer; distribütifte SVR düşer (erken dönemde CO artabilir); kardiyojenikte PCWP artışı ve pulmoner konjesyon baskındır.Öğrenim noktaları açısından en kritik mesaj: Resüsitasyonda en önemli şok tipi hemorajik şoktur ve “önce kanama kontrolü” yaklaşımı hayat kurtarır. Sıvı resüsitasyonu şok yönetiminin ilk basamağıdır; ancak yeterli sıvıya rağmen hipotansiyon/hipoperfüzyon sürüyorsa vazoaktif ajanlar devreye girer ve seçim şok tipine göre yapılır. Septik/dağılımsal şokta norepinefrin ilk tercihtir; dopamin “renal doz” mantığıyla kullanılmaz; vazopressin genellikle ek ajan olarak düşünülür; kardiyojenikte CO düşükse inotrop (örn. dobutamin) ön plana çıkar. Vazopressörlerin mümkünse santral yoldan, periferik verilecekse büyük damar + kısa süre + yakın ekstravazasyon takibi ile uygulanması güvenlik açısından vurgulanmalıdır.
Son olarak bu ders, YDUS mantığıyla “tanıyı koy → şok tipini ayır → bir sonraki doğru adımı seç” becerisini hedefler: sıvıya yanıtsız septik şokta bir sonraki adım norepinefrindir, nörojenik şokta hipotansiyon-bradikardi birlikteliği vazopressörü erken düşündürür, obstrüktifte ise “ilaç değil girişim” (dekompresyon/perikardiyosentez) önceliklidir. Bu çerçeve ile şok, ezber değil patofizyoloji temelli yönetilen bir acil durum olarak netleşir.
-
121.3.2. Hipovolemik Şok
Hipovolemik şok, intravasküler volüm kaybına bağlı gelişen ve doku hipoperfüzyonu ile çoklu organ yetmezliğine ilerleyebilen yaşamı tehdit eden bir durumdur. En sık nedenler travma ve GİS kanaması gibi hemorajik kayıplar ile kusma-ishal, diüretik kullanımı, yanıklar ve üçüncü boşluk sıvı kayıplarıdır. Hipotansiyon geç bulgudur; erken dönemde taşikardi, oligüri, soğuk-nemli cilt ve bilinç değişikliği görülür. Tanı kliniktir; idrar Na <20 mEq/L ve FENa <1% prerenal hipovolemiyi destekler, laktat resüsitasyon takibinde önemlidir. Tedavide ilk adım hemorajik-nonhemorajik ayrımı ve kanama kontrolüdür; ısıtılmış kristalloidlerle hızlı sıvı resüsitasyonu yapılır, hemorajik şokta erken 1:1:1 masif transfüzyon ve ilk 3 saatte traneksamik asit uygulanır. Hedefler MAP >65 mmHg, idrar >0.5 mL/kg/saat ve laktat <2 mmol/L’dir. Erken müdahale prognozu belirler; en önemli komplikasyon çoklu organ yetmezliğidir.
-
131.3.3. Obstrüktif Şok
-
141.3.4. Dağılımsal (Distribütif) Şok
Distribütif şok; sistemik vazodilatasyon ve kapiller kaçak sonucu gelişen göreceli hipovolemiye bağlı düşük SVR ve doku hipoperfüzyonu ile karakterizedir. Acil serviste en sık neden septik şok, ikinci önemli neden anafilaksi, travmada ise nörojenik şoktur; ayrıca adrenal yetmezlik ve ilaç toksisiteleri görülebilir.
Klinikte erken dönemde diğer şoklardan farklı olarak sıcak ekstremiteler ve dolgun nabız dikkat çekicidir. Hastalarda hipotansiyon, taşikardi, taşipne, bilinç değişikliği ve oligüri gelişir; anafilakside ürtiker görülebilir. Septik hastaların yarısında kan basıncı normal olsa bile hipoperfüzyonun bulunduğu kriptik şok olabilir.
Patofizyolojide sitokinler ve histamin sistemik vazodilatasyon, kapiller kaçak ve bazen septik kardiyomiyopatiye yol açar. Tedavide hedef MAP ≥65 mmHg’dir ve diğer şok tiplerinden farklı olarak vazopresör ihtiyacı erkendir.
Septik şok: 30 mL/kg sıvı + erken antibiyotik + ilk tercih norepinefrin.
Anafilaksi: IM adrenalin ilk tedavi.
Nörojenik şok: sıvı + vazopresör.
Adrenal yetmezlik: sıvıya dirençli şokta IV hidrokortizon.Mortalite %20–80 arasındadır; yüksek laktat ve laktat klirensinin sağlanamaması kötü prognoz göstergesidir. YDUS için kritik nokta: sıcak deri + hipotansiyon = distribütif şok düşün, vazopresörü erken başla.
-
151.3.5. Kardiyojenik şok
Kardiyojenik şok; kalbin yeterli kardiyak debi üretememesi sonucu gelişen ve en yüksek mortaliteye sahip şok tipidir. En sık neden akut miyokard enfarktüsüdür; ayrıca akut kalp yetmezliği, ciddi kapak hastalıkları, malign aritmiler ve miyokardit görülebilir.
Patofizyolojide düşük kardiyak debi → hipotansiyon → koroner perfüzyon azalması → miyokard iskemisi → daha fazla pompa yetmezliği şeklinde kısır döngü oluşur. Klinik olarak soğuk-nemli cilt, juguler venöz dolgunluk, raller, zayıf nabız ve bilinç değişikliği tipiktir.
Tanıda EKG, troponin, BNP ve özellikle ekokardiyografi kritik öneme sahiptir. Tedavinin temel hedefi erken reperfüzyon (PCI)’dır. Hemodinamik destek için:
-
Norepinefrin: Şiddetli hipotansiyonda ilk tercih vazopressör
-
Dobutamin: İnokardiyal kontraktiliteyi artırır
-
Mekanik destek: IABP, VA-ECMO, VAD (dirençli olgular)
YDUS kritik noktalar:
Soğuk-nemli cilt + JVD + akciğer ödemi → kardiyojenik şok düşün.
En önemli tedavi → acil reperfüzyon (PCI).
Fenilefrin kontraktiliteyi artırmaz (yalnızca vazokonstriktördür).
Mortalite yüksektir; en sık ölüm nedeni akut MI’dır. -
-
161.3.6. Hemorajik Şok
Hemorajik şok, hipovolemik şokun travma ile en sık görülen formudur ve ölümcül üçlü (koagülopati + hipotermi + asidoz) ile ilişkilidir. Travma, GİS kanama, obstetrik kanamalar ve rüptüre anevrizmalar başlıca nedenlerdir; toraks, abdomen ve retroperiton gizli kanama alanlarıdır (tek femur kırığı 1–2 L kan kaybettirebilir).
Patofizyolojide kan kaybı → doku hipoksisi → anaerobik metabolizma → laktat artışı ve metabolik asidoz gelişir. Erken kompansasyon taşikardi ve periferik vazokonstriksiyondur; hipotansiyon geç bulgudur. Travma hastasında soğuk ekstremite + taşikardi = aksi kanıtlanana kadar şok kabul edilir.
Tanıda eFAST ultrason ve laktat/baz açığı doku hipoperfüzyonunu göstermede kritik parametrelerdir. ATLS 2025’e göre şiddet değerlendirmesinde taşikardi, bilinç değişikliği, baz açığı ve kan ürünü ihtiyacı önemlidir.
Tedavinin temeli Hasar Kontrol Resüsitasyonudur:
-
İzinli hipotansiyon: TBI yoksa SBP 80–90 mmHg hedef
-
İlk adım: 1 L ısıtılmış kristalloid → yanıt yoksa hızla kan ürünleri
-
Masif transfüzyon: 1:1:1 (Eritrosit:Plazma:Trombosit)
-
İki geniş damar yolu açılır, kanama hızlıca cerrahi/radyolojik yöntemlerle kontrol edilir
-
TXA ilk 3 saat içinde: 1 g yükleme + 1 g/8 saat
YDUS kritik noktalar: hipotansiyon geç bulgudur; erken kanama kontrolü ve dengeli transfüzyon mortaliteyi azaltır.
-
-
171.4.Yabancı Cisimle Hava Yolu Tıkanıklığı (FBAO)
YDUS açısından yabancı cisme bağlı hava yolu tıkanıklığı (FBAO) konusu genellikle algoritma ve ilk yaklaşım basamakları üzerinden sorulur. Hava yolu tıkanıklığı, havanın akciğerlere ulaşmasını engelleyen ve özellikle akut geliştiğinde dakikalar içinde ölümcül olabilen bir acil durumdur. Tıkanıklık çoğunlukla üst hava yollarında olur ve kısmi veya tam şeklinde sınıflandırılır. Kısmi tıkanıklıkta hasta konuşabilir ve öksürebilir; bu durumda en doğru yaklaşım hastayı öksürmeye teşvik etmektir ve müdahale edilmez. Tam tıkanıklıkta ise hasta konuşamaz, öksüremez ve evrensel boğulma işareti olarak ellerini boynuna götürür. Bu durumda erişkinlerde ilk müdahale sırta vurular ve ardından abdominal bası (Heimlich manevrası) uygulanmasıdır.
Çocuklarda yaklaşım erişkine benzerdir ancak uygulanan kuvvet azaltılır. Bir yaş altı bebeklerde Heimlich yapılmaz; bunun yerine 5 sırta vurma ve 5 göğüs basısı uygulanır. Obez ve gebelerde abdominal bası yerine göğüs basısı tercih edilir. Hasta bilinç kaybı geliştirirse hemen CPR başlanır ve yalnızca görülen yabancı cisim çıkarılır (kör parmak manevrası yapılmaz). Anatomik olarak çocuklarda en dar bölge krikoid seviyesidir; erişkinlerde ise glottistir ve erişkinlerde aspirasyon daha sık sağ ana bronşa olur.
YDUS’ta en sık sorulan nokta: öksürebilen hastaya dokunulmaması, konuşamayan hastada ise Heimlich uygulanmasıdır.
-
181.5. İntravenöz (IV) Uygulanan Sıvılar
IV sıvılar 3 gruptur: kan ürünleri, kristaloidler, kolloidler. Güncel yaklaşımda resüsitasyonda ilk tercih kristalloidlerdir.
Kristaloid sınıflaması
-
İzotonik: %0.9 NaCl, Ringer Laktat → resüsitasyon sıvıları
-
Hipertonik: %3 NaCl, mannitol → beyin ödemi / ağır hiponatremi
-
Hipotonik: D5W, Isolyte → bakım sıvıları (resüsitasyonda kullanılmaz)
En önemli sınav noktaları
-
En fizyolojik kristalloid → Ringer Laktat
-
%0.9 NaCl büyük hacimde → hiperkloremik metabolik asidoz
-
LR: yanık, travma, DKA’da tercih edilir
-
Hipertonik salin (%3) → semptomatik hiponatremi + beyin ödemi
-
Mannitol %20 → ↑KİBAS / ↑GİBAS
Dekstroz çözeltileri
-
%5 dekstroz: pratikte serbest su gibi davranır → resüsitasyon sıvısı değildir
-
≥%10 dekstroz → santral ven gerekir
Klinik kullanım özet
-
Şok / hipovolemi → izotonik kristalloid
-
Beyin ödemi → %3 NaCl veya mannitol
-
Bakım sıvısı / enerji → dekstrozlu çözeltiler
YDUS kritik mesaj: Resüsitasyon sıvısı = izotonik kristalloid (tercihen Ringer Laktat).
-
-
191.6. Hemoraji Protokolleri
Masif hemoraji → hızlı kan kaybı → ölüm üçlüsü:
Hipotermi + Asidoz + KoagülopatiMasif hemoraji tanımı (sınav klasik)
-
24 saatte total kan hacmi kaybı (~70 mL/kg)
-
3 saatte %50 kan kaybı veya ≥150 mL/dk kanama
-
İlk 1 saatte ≥4 Ü ES ihtiyacı → MTP aktivasyonu
MHP vs MTP
-
MHP: Cerrahi + hemostaz + resüsitasyon (geniş)
-
MTP: Kan ürünü replasmanı (spesifik)
Modern resüsitasyon = Hasar kontrol yaklaşımı
-
Kristaloidden kaçın → erken kan ürünü
-
1:1:1 oranı → ES : TDP : Trombosit
YDUS kritik nokta
-
Masif kanamada en erken düşen faktör → Fibrinojen
-
Hedef ≥1.5–2 g/L
-
Tedavi: Kriyopresipitat veya fibrinojen konsantresi
-
Diğer kritik replasmanlar
-
Kalsiyum: her 4 Ü kan → 1 g CaCl₂ / 3 g Ca-glukonat
-
Isıtma: hipotermi mutlaka önlenir
-
TXA: ilk 3 saat → 1 g yükleme + 1 g/8 saat
Laboratuvar hedefleri
-
Hb: 7–9 g/dL
-
Plt: >50k (travma >100k)
-
INR <1.5
-
pH >7.20
YDUS tek cümle mesaj:
Masif hemorajide erken MTP + 1:1:1 transfüzyon + fibrinojen ve kalsiyum replasmanı hayat kurtarır. -
-
201.7. Sepsis ve Septik Şok
Bölüm 1: Kritik Hastaya Yaklaşım ve Resüsitasyon
- 1.1. Primer Bakı
- ABCDE Yaklaşımının Detayları
- Tanınmayan Şok ve Ölümcül Yaralanmaların Tespiti
- 1.2. İleri Kardiyak Yaşam Desteği (İKYD / ACLS)
- VF/Nabızsız VT Algoritması: Defibrilasyon, İlaçlar (Epinefrin, Amiodaron, Lidokain)
- Asistoli / Nabızsız Elektriksel Aktivite (NEA) Algoritması
- Geri Döndürülebilir Nedenler (5H ve 5T)
- Resüsitasyonda Özel Durumlar (Gebelik, Hipotermi, Zehirlenme)
- 1.3. Resüsitasyon Sonrası Bakım (ROSC)
- Hedeflenmiş Sıcaklık Yönetimi (TTM): Endikasyonlar, Yöntemler
- Hemodinamik Optimizasyon (Hedef MAP)
- Ventilatör Stratejileri (PaCO2 ve Oksijenasyon Hedefleri)
- 1.4. Şok Yönetimi
- Şok Sınıflaması: Hipovolemik, Kardiyojenik, Distribütif (Septik, Nörojenik, Anafilaktik), Obstrüktif
- Şokun Ayırıcı Tanısı: Fizik Muayene, Hemodinamik Monitörizasyon (ve POCUS)
- Vazopresör ve İnotrop Seçimi: Norepinefrin, Dobutamin, Adrenalin, Dopamin, Vazopressin (Etki mekanizmaları ve tercih yerleri)
- 1.5. Sepsis ve Septik Şok
- Tanımlar: Sepsis-3, qSOFA ve SOFA Skorları
- "Surviving Sepsis" Kılavuzu: 1 Saatlik Paket
- Sıvı Resüsitasyonu: Kristalloid seçimi, miktar ve hedefler
- Ampirik Antibiyoterapi ve Kaynak Kontrolü
- Refrakter Septik Şok ve Steroid Kullanımı
- 1.6. Anafilaksi
- Tanı Kriterleri
- Acil Tedavi: Epinefrin (Doz, yol, tekrarlar), Antihistaminikler, Steroidler
- Refrakter Anafilaksi: Glukagon, Epinefrin infüzyonu
-
211.8. Anaflaksi
Bölüm 1: Kritik Hastaya Yaklaşım ve Resüsitasyon
- 1.1. Primer Bakı
- ABCDE Yaklaşımının Detayları
- Tanınmayan Şok ve Ölümcül Yaralanmaların Tespiti
- 1.2. İleri Kardiyak Yaşam Desteği (İKYD / ACLS)
- VF/Nabızsız VT Algoritması: Defibrilasyon, İlaçlar (Epinefrin, Amiodaron, Lidokain)
- Asistoli / Nabızsız Elektriksel Aktivite (NEA) Algoritması
- Geri Döndürülebilir Nedenler (5H ve 5T)
- Resüsitasyonda Özel Durumlar (Gebelik, Hipotermi, Zehirlenme)
- 1.3. Resüsitasyon Sonrası Bakım (ROSC)
- Hedeflenmiş Sıcaklık Yönetimi (TTM): Endikasyonlar, Yöntemler
- Hemodinamik Optimizasyon (Hedef MAP)
- Ventilatör Stratejileri (PaCO2 ve Oksijenasyon Hedefleri)
- 1.4. Şok Yönetimi
- Şok Sınıflaması: Hipovolemik, Kardiyojenik, Distribütif (Septik, Nörojenik, Anafilaktik), Obstrüktif
- Şokun Ayırıcı Tanısı: Fizik Muayene, Hemodinamik Monitörizasyon (ve POCUS)
- Vazopresör ve İnotrop Seçimi: Norepinefrin, Dobutamin, Adrenalin, Dopamin, Vazopressin (Etki mekanizmaları ve tercih yerleri)
- 1.5. Sepsis ve Septik Şok
- Tanımlar: Sepsis-3, qSOFA ve SOFA Skorları
- "Surviving Sepsis" Kılavuzu: 1 Saatlik Paket
- Sıvı Resüsitasyonu: Kristalloid seçimi, miktar ve hedefler
- Ampirik Antibiyoterapi ve Kaynak Kontrolü
- Refrakter Septik Şok ve Steroid Kullanımı
- 1.6. Anafilaksi
- Tanı Kriterleri
- Acil Tedavi: Epinefrin (Doz, yol, tekrarlar), Antihistaminikler, Steroidler
- Refrakter Anafilaksi: Glukagon, Epinefrin infüzyonu
-
221.9. Hipertansif Acillere Yaklaşım
-
232.1 . Peri-arrest Aritmiler
Peri-arrest aritmiler kardiyak arreste ilerleyebilecek hayatı tehdit eden ritimlerdir; hızlı tanı ve tedavi mortaliteyi azaltır. İlk yaklaşım ABCDE değerlendirmesi, monitörizasyon, oksijen, IV yol ve geri döndürülebilir nedenlerin (6H-6T) araştırılmasıdır. Yönetimde en kritik karar hastanın stabil mi instabil mi olduğudur.
Instabilite bulguları (≥1 varsa acil müdahale): hipotansiyon, bilinç değişikliği, akut kalp yetmezliği/pulmoner ödem, iskemik göğüs ağrısı, şok bulguları.
Taşikardiler
-
Geniş QRS (≥0.12 sn): VT kabul edilir.
-
Stabil: Amiodaron 150 mg.
-
Instabil: Senkronize kardiyoversiyon.
-
Torsades: Nabız varsa 2 g MgSO₄, nabız yoksa defibrilasyon.
-
-
Dar QRS:
-
Düzenli (SVT): Vagal manevra → Adenozin (6-12-18 mg).
-
Düzensiz (AF): Hız kontrolü (Diltiazem / Metoprolol).
-
Instabil taşikardi → doğrudan senkronize kardiyoversiyon.
-
Bradikardiler
-
Semptomatikse: Atropin 1 mg IV (maks 3 mg)
-
Yanıt yoksa: Transkutan pacing veya adrenalin/dopamin infüzyonu.
YDUS kritik nokta: Hemodinamik instabilite varsa ritim tipinden bağımsız ilk tercih elektriksel kardiyoversiyondur.
-
-
242.2. Kardiyak Arrest Ritimleri
Kardiyak arrest ritimleri şoklanabilir ve şoklanamaz olarak ikiye ayrılır.
Şoklanabilir ritimler
-
VF (Ventriküler fibrilasyon)
-
nVT (Nabızsız VT)
➡️ Tedavi: Defibrilasyon + CPR
Şoklanamaz ritimler
-
Asistoli
-
NEA (Nabızsız elektriksel aktivite)
➡️ Tedavi: CPR + Adrenalin + H ve T’lerin düzeltilmesi (şok yok)
nVT
-
Geniş QRS, hız genelde >150/dk
-
Nabız yok → hemen defibrilasyon
VF
-
Kaotik, düzensiz ritim, QRS yok
-
Kaba VF → şoka daha iyi yanıt
-
İnce VF → asistoliye ilerler
NEA
-
Monitörde ritim var, nabız yok
-
Şok uygulanmaz → CPR + adrenalin
Asistoli
-
Düz çizgi → en kötü prognoz
-
Şok yok → CPR + adrenalin
Kritik sınav noktası
-
Ritimden emin değilsen → şoklanamaz kabul et, CPR’a devam et.
-
-
252.3. Kan Gazı ve Kapnografi
YDUS için kan gazında en çok sorulan ve mutlaka bilinmesi gereken noktalar şunlardır:
Kan gazı yorumunda ilk bakılacak parametre pH’tır. pH asidemik mi alkalemik mi belirlenmeden yorum yapılmaz. İkinci adımda PaCO₂ ve HCO₃ yönüne bakılarak primer bozukluk saptanır. pH ile aynı yönde değişen parametre primer bozukluğu gösterir. PaCO₂ solunumsal komponenti, HCO₃ metabolik komponenti temsil eder.
Metabolik asidoz sorularında Winter formülü en sık sorulan formüldür. Beklenen PaCO₂ = (1.5 × HCO₃) + 8 ± 2. Ölçülen PaCO₂ bu aralıkta değilse miks asit–baz bozukluğu vardır. “Beklenenden farklı kompansasyon = ikinci bozukluk” kuralı sınavın ana mantığıdır.
Metabolik asidoz görüldüğünde mutlaka anyon açığı hesaplanır. Anyon açığı formülü Na − (Cl + HCO₃)’tür ve normal değeri 12 ± 2’dir. Artmış anyon gap metabolik asidozun en sık nedeni laktik asidozdur. Ketoasidoz, üremi, metanol ve etilen glikol zehirlenmeleri klasik sınav nedenleridir. Normal anyon gap metabolik asidoz ise en sık diyare ve renal tübüler asidoz ile ilişkilidir.
Respiratuar bozukluklarda kompansasyon kuralları çok sorulur. Her 10 mmHg PaCO₂ artışında HCO₃ akut durumda 1 mEq/L, kronik durumda 4 mEq/L artar. Respiratuar alkalozda ise PaCO₂ her 10 mmHg düştüğünde HCO₃ akut durumda 2 mEq/L, kronik durumda 5 mEq/L azalır. “Akut = küçük değişim, kronik = büyük değişim” şeklinde akılda tutulmalıdır.
A–a oksijen gradienti sınavda klasik sorudur. Formül p(A–a)O₂ = [150 − (1.25 × PaCO₂)] − PaO₂’dür. Bu hesaplamada kullanılan iki parametre PaCO₂ ve PaO₂’dür. A–a gradient artışı pulmoner emboli, pnömoni, akciğer ödemi ve sağdan sola şantı düşündürür.
PaCO₂ alveoler ventilasyonun göstergesidir. Yüksek PaCO₂ hipoventilasyonu, düşük PaCO₂ hiperventilasyonu gösterir. Metabolik asidozda PaCO₂ düşmesi kompansasyondur.
Laktat yorumlanması da sık sorulur. Laktat 2 mmol/L üzeri anormal, 4 mmol/L üzeri yüksek mortalite riski kabul edilir. En sık nedeni sepsis ve şoktur.
Sınav açısından arter ve venöz kan gazı farkı da önemlidir. Metabolik durumun değerlendirilmesinde venöz kan gazı genellikle yeterlidir, ancak oksijenasyon ve ventilasyon değerlendirmesi için arter kan gazı gereklidir.
Özetle YDUS’ta kan gazı sorularının omurgasını şu sıra oluşturur: pH ile primer bozukluğu bulma, kompansasyonu formülle kontrol etme, metabolik asidozda anyon gap hesaplama ve A–a gradient ile oksijenasyon bozukluğunu yorumlama.
Bölüm 2: Havayolu, Solunum ve Mekanik Ventilasyon
-
262.1. Havayolu Değerlendirmesi
Hava yolu yönetiminin temel amacı yeterli oksijenlenme ve ventilasyonu sağlamaktır. Kritik hastaya yaklaşımda ilk basamak her zaman hava yolunun açıklığını değerlendirmektir. Bu değerlendirme sadece mevcut açıklığı değil, aynı zamanda zor hava yolu riskini de içerir.
Zor hava yolu öngörüsü sınavın en sık sorulan kısmıdır. Zor entübasyon için LEMON, zor maske ventilasyonu için MOANS, zor supraglottik cihaz için RODS ve zor cerrahi hava yolu için SHORT kısaltmaları bilinmelidir. LEMON zor entübasyon değerlendirmesinin temelidir: dış görünüş, 3-3-2 kuralı, Mallampati, obstrüksiyon ve boyun hareketliliği.
Erişkin ve pediatrik hava yolu farkı klasik sınav bilgisidir. Erişkinde hava yolunun en dar noktası glottis iken çocuklarda subglottik bölgedir. Pediatrik entübasyonda tüp çapı hesaplama formülleri sorulabilir. Kafsız tüp için Cole formülü (yaş/4 + 4), kaflı tüp için Motoyama formülü (yaş/4 + 3.5) ve 2 yaş altı için Khine formülü (yaş/4 + 3) bilinmelidir.
Hızlı Ardışık Entübasyon (RSI) acilde en güvenli entübasyon yöntemidir. En sık kullanılan sedatifler etomidat ve ketamindir. Paralizan olarak süksinilkolin ve rokuronyum kullanılır. Dozların yaklaşık aralıkları bilinmelidir: etomidat 0.3 mg/kg, ketamin 1–2 mg/kg, süksinilkolin 1–2 mg/kg, rokuronyum 1 mg/kg civarı.
Entübasyonun 7P kuralı önemli bir sınav noktasıdır: hazırlık, preoksijenizasyon, premedikasyon, paralizi, pozisyon, tüpün yerleştirilmesi ve post-entübasyon bakım. Tüp yerleşimini doğrulamada altın standart vokal kordların görülmesidir ve sürekli dalga formu kapnografi ile doğrulama yapılmalıdır.
Entübasyon komplikasyonları da sık sorulur. Özofagus entübasyonu en korkulan komplikasyondur. Sağ ana bronş entübasyonunda solunum sesleri solda kaybolur. Hava yolu travması kanama ve vokal kord hasarına yol açabilir.
Gebelerde hava yolu yönetimi özel bir sınav konusudur. Gebelerde zor entübasyon riski artmıştır. Mallampati skoru gebelerde düşük değil, genellikle daha yüksektir. Fonksiyonel rezidüel kapasite azalır ve oksijen tüketimi arttığı için apne sonrası satürasyon çok hızlı düşer. Maternal hipoksi fetal distrese yol açar ve hızlı müdahale gerekir. Bu nedenle örnek sorunun doğru cevabı “Gebelerde Mallampati skoru düşük olduğu için entübasyon kolaydır” ifadesidir.
Özetle YDUS’ta hava yolu sorularının ana omurgası zor hava yolu algoritmaları, RSI ilaçları ve dozları, pediatrik tüp formülleri, kapnografi ile doğrulama ve gebede zor hava yolu özellikleridir.
-
272.2. Hızlı Ardışık İntübasyon (RSI)
Bölüm 2: Havayolu, Solunum ve Mekanik Ventilasyon
- 2.1. Havayolu Değerlendirmesi
- Zor Havayolu Tahmini: LEMON (Look, Evaluate, Mallampati, Obstruction, Neck mobility)
- Zor Maske Ventilasyon Tahmini: MOANS / RODS
- 2.2. Hızlı Ardışık İntübasyon (RSI)
- 7 P: Pre-treatment, Preoksijenasyon, Premedikasyon, Paralizi ile İndüksiyon, Pozisyon, Placement
- RSI İlaçları (Detaylı):
- İndüksiyon Ajanları: Etomidat, Ketamin, Propofol, Midazolam (Avantaj/Dezavantajları)
- Nöromüsküler Blokerler: Süksinilkolin (Kontrendikasyonları), Roküronyum (ve Sugammadex)
- 2.3. Zor Havayolu Yönetimi
- Başarısız İntübasyon Algoritması
- Supraglottik Havayolu Araçları (LMA vb.)
- Videolaringoskopi
- Acil Cerrahi Havayolu: Krikotirotomi (İğne vs Cerrahi)
- 2.4. Mekanik Ventilasyon (MV) Temelleri
- MV Endikasyonları
- Başlangıç Ayarları: Mod Seçimi (AC-VC, AC-PC), Tidal Volüm (Akciğer Koruyucu 6-8 ml/kg), PEEP, FiO2, Solunum Sayısı
- Alarm Yönetimi: Yüksek basınç, düşük volüm alarmları
- 2.5. ARDS (Akut Solunum Sıkıntısı Sendromu)
- Berlin Tanı Kriterleri
- Akciğer Koruyucu Ventilasyon (Düşük Tidal Volüm, Plato Basıncı < 30)
- Driving Pressure (Sürüş Basıncı)
- İleri Tedaviler: Pron Pozisyonu, Nöromüsküler Bloker infüzyonu
- 2.6. Non-İnvaziv Ventilasyon (NIV)
- CPAP vs BiPAP: Mekanizmalar ve Farklılıklar
- Endikasyonlar (KOAH Alevlenmesi, Akut Kardiyojenik Pulmoner Ödem)
- Kontrendikasyonlar ve Başarısızlık Kriterleri
- 2.7. Spesifik Solunumsal Aciller
- Akut Astım Krizi: Şiddet Değerlendirmesi, Basamaklı Tedavi (Magnezyum, IV Salbutamol, NIV)
- KOAH Alevlenmesi: NIV önceliği, Antibiyotik, Steroid
- Pnömoni: CURB-65 ve PSI Skorlaması, Ayaktan/Yatarak Tedavi Kriterleri
- Pnömotoraks: Tansiyon, Basit, Açık Pnömotoraks ayrımı ve tedavisi (Tüp Torakostomi)
-
282.3. Zor Havayolu Yönetimi
Havayolu açıklığının sağlanması yaşamsaldır. Hipoksi; beyin hasarı, miyokard hasarı ve ölüme yol açabilir. Bu nedenle temel hedef entübasyon değil, ventilasyon ve oksijenasyonun sürdürülmesidir.
Zor havayolu, deneyimli bir hekimin maske ventilasyonu, supraglottik havayolu yerleştirme, laringoskopi veya trakeal entübasyonda zorluk yaşamasıdır. En kritik tablo CICO (cannot intubate–cannot oxygenate) durumudur.
Mallampati
-
Sınıf 3–4 → zor entübasyon riski
-
Sınıf 4 (sadece sert damak) → klasik sınav cevabı
Kritik Ölçümler
-
İnterinsizör aralık < 2 cm
-
Tiromental mesafe < 6 cm
-
Sternomental mesafe < 12.5 cm
→ Zor entübasyon lehine
Mnemonikler
-
LEMON → Entübasyon zorluğu
-
MOANS → Balon maske ventilasyon
-
RODS → Supraglottik havayolu
-
SMART → Cerrahi havayolu
-
SHORT → Zor entübasyon öngörüsü
Yönetim İlkeleri
-
Maksimum 3 entübasyon denemesi
-
Her deneme ≤ 30 saniye
-
-
denemeden sonra operatör değiştir
-
-
Başarısızsa supraglottik havayolu
-
Ventile edilemiyorsa → Krikotirotomi
YDUS Altın Cümle
Entübasyon başarısız olabilir; önemli olan oksijenasyonu sürdürmektir.
-
-
292.4. Cerrahi Havayolu
Cerrahi havayolu, entübasyon ve ventilasyonun sağlanamadığı CICO (cannot intubate–cannot oxygenate) durumunda hayat kurtarıcı son seçenektir.
Oksijen desteğine rağmen SpO₂’nin %90 üzerinde tutulamaması yetersiz ventilasyon göstergesidir ve ileri havayolu yöntemlerine geçilmelidir.
Zor entübasyon; 3’ten fazla deneme gerektiren veya 10 dakikadan uzun süren entübasyon olarak tanımlanır.
Zor entübasyon öngörüsünde LEMON kriterleri kullanılır; anatomik, patolojik ve travmatik faktörler mutlaka değerlendirilmelidir.
Acil durumda cerrahi havayolu olarak en hızlı ve pratik yöntem krikotirotomidir; günümüzde acil trakeotominin yerini almıştır.
6 yaş altı çocuklarda cerrahi krikotirotomi kontrendikedir; subglottik stenoz riski nedeniyle iğne krikotirotomi tercih edilmelidir.
Cerrahi havayolu sonrası kanama, yanlış tüp yerleşimi ve pnömotoraks açısından hasta yakından izlenmelidir.
Entübasyon başarısız olabilir; önemli olan ventilasyon ve oksijenasyonun sürdürülmesidir.
-
302.5. Mekanik Ventilasyon (MV) Temelleri
Mekanik ventilasyon; yeterli oksijenasyon ve ventilasyon sağlayamayan hastada gaz değişimini cihazla desteklemektir. Amaç hipoksiyi düzeltmek, CO₂ atılımını sağlamak ve solunum iş yükünü azaltmaktır.
Endikasyonlar: Hiperkapnik yetmezlik (PaCO₂ > 50, pH < 7.30), ağır hipoksemi (PaO₂ < 60 veya SaO₂ < %90), apne ve bilinç kaybı.
Başlangıç ayarları (akciğer koruyucu yaklaşım):
Tidal volüm 6–8 mL/kg (ideal kilo),
Plato basıncı < 30 cmH₂O,
PEEP ≥ 5 cmH₂O,
FiO₂ mümkün olan en kısa sürede <%60,
Solunum sayısı 12–18/dk.Modlar: Kontrollü (CMV/PCV), Asist (A/C, SIMV), Spontan (PSV). Acilde genellikle başlangıçta A/C tercih edilir.
KOAH ve astımda oto-PEEP riski vardır; solunum sayısı azaltılıp ekspirasyon süresi uzatılmalıdır.
PEEP oksijenasyonu artırır ancak hipotansiyon ve barotravmaya yol açabilir. Hipokapni PEEP’in tipik sonucu
-
312.6. ARDS (Akut Solunum Sıkıntısı Sendromu)
Akut Respiratuvar Distres Sendromu (ARDS), alveolo-kapiller bariyer hasarı sonucu gelişen, non-kardiyojenik pulmoner ödem ve ağır hipoksemi ile seyreden yaşamı tehdit eden bir solunum yetmezliğidir. Genellikle tetikleyici olaydan sonraki ilk 7 gün içinde ortaya çıkar. Berlin tanımına göre tanı için bilateral opasiteler, kalp yetmezliği ile açıklanamama ve PEEP/CPAP ≥5 cmH₂O altında PaO₂/FiO₂ <300 olması gerekir. Şiddet sınıflaması P/F oranına göre yapılır: 201–300 hafif, 101–200 orta, ≤100 ağır ARDS.
En sık direkt nedenler pnömoni ve aspirasyon; indirekt nedenlerin başında ise sepsis gelir. Patofizyolojide artmış kapiller geçirgenlik alveoler sıvı birikimine ve şant artışına yol açar. Acil serviste en kritik adım ARDS’yi erken tanımak ve kardiyojenik pulmoner ödemi dışlamaktır (öykü, muayene, volüm durumu, yatak başı EKO). Oksijenasyon hedefi genellikle SpO₂ %88–95 aralığıdır; gereksiz hiperoksi önerilmez.
Temel tedavi akciğer koruyucu ventilasyondur: tidal volüm 4–8 mL/kg (ideal ~6 mL/kg PBW) ve plato basıncı <30 cmH₂O tutulur. Uygun hastalarda permissive hiperkapni kabul edilebilir. Orta-ağır ARDS’de (özellikle P/F <150) prone pozisyon oksijenasyonu artırır ve mortaliteyi azaltabilir. Entübasyon; artan solunum işi, mental durum bozulması veya NIV/HFNC başarısızlığında geciktirilmemelidir. Yönetimin temel prensibi: tetikleyiciyi tedavi et + akciğeri koru yaklaşımıdır.
YDUS’ta Soru Gelme Olasılığı Yüksek Noktalar
-
Berlin kriterlerinde PEEP ≥5 cmH₂O şartı
-
P/F oranına göre şiddet sınıflaması
-
ARDS vs kardiyojenik pulmoner ödem ayrımı
-
Düşük tidal volüm (≈6 mL/kg PBW)
-
Plato basıncı sınırı <30 cmH₂O
-
SpO₂ hedefinin %100 olmaması (88–95)
-
Prone endikasyonu (P/F <150)
-
En sık neden: sepsis ve pnömoni
-
-
322.7. Non-İnvaziv Ventilasyon (NIV)
Noninvazif mekanik ventilasyon (NIMV), entübasyon yapılmadan maske aracılığıyla pozitif basınç verilerek solunum desteği sağlanmasıdır. Amaç uygun hastada entübasyonu önlemek ve ventilatör ilişkili komplikasyonları azaltmaktır.
Temel mantık: EPAP/PEEP oksijenasyonu artırır, IPAP/PS ventilasyonu ve CO₂ atılımını artırır. Bu nedenle hipoksemi baskınsa CPAP, hiperkapni varsa BPAP tercih edilir.
En sık endikasyonlar: KOAH alevlenmesi, kardiyojenik pulmoner ödem ve miks solunum yetmezliği. KOAH alevlenmesinde ilk tercih BPAP (S/T), kardiyojenik pulmoner ödemde CPAP’tır.
Başarı ilk 1–2 saatte solunum sayısı ve kalp hızının azalması, hasta konforunun artması ve kan gazında pH yükselmesi ile PaCO₂ düşmesi ile anlaşılır. İlk 1–2 saatte düzelme yoksa entübasyon geciktirilmemelidir.
Mutlak kontrendikasyonlar: kardiyak/solunum arresti, aktif kusma, yüz travması veya yanıkları, sabit üst havayolu obstrüksiyonu. En önemli komplikasyon aspirasyondur.
YDUS ezberi: KOAH → BPAP, kalp yetmezliği/pulmoner ödem → CPAP, CO₂ yüksek → BPAP, sadece oksijenasyon sorunu → CPAP.
Klinik soru yanıtı: Akut KOAH alevlenmesi ve hiperkapni olan hastada ilk tercih BPAP (tercihen S/T).
Bölüm 3: Kardiyovasküler Aciller
-
333.1. Akut Koroner Sendromlar (ACS)
AKS, koroner arterde plak rüptürü ve trombüs sonucu gelişir; STEMI, NSTEMI ve kararsız anjinayı kapsar. STEMI’de tam oklüzyon ve ST elevasyonu vardır, acil reperfüzyon gerekir. NSTEMI’de troponin yükselir fakat ST elevasyonu yoktur; risk skorlarına göre invaziv yaklaşım planlanır. UA’da troponin normaldir. İlk tedavide aspirin, P2Y12 inhibitörü ve antikoagülan verilir; nitrat hipotansiyon ve RV MI’da kontrendikedir. STEMI’de primer PCI hedefi tanı-balon süresi 60–90 dk’dır; PCI gecikirse (>120 dk) fibrinoliz başlanır. NSTEMI’de çok yüksek riskte <2 saat, yüksek riskte <24 saat invaziv yaklaşım yapılır. İnferior STEMI’de V4R ST elevasyonu RV MI göstergesidir ve sıvı tedavisi gerekir.
YDUS’ta en sık sorulanlar: STEMI vs NSTEMI farkı, reperfüzyon zamanları, fibrinoliz endikasyonu, NSTEMI invaziv zamanlama, RV MI’da nitrat kontrendikasyonu ve EKG lokalizasyon bilgileri.
-
343.2.1. Aritmi Yönetimi
Aritmi yönetiminde temel yaklaşım önce hastanın klinik durumunu değerlendirmek, sonra ritmi analiz etmektir. En kritik karar hastanın hemodinamik olarak stabil mi yoksa anstabil mi olduğudur. Hipotansiyon, bilinç değişikliği, şok bulguları, iskemik göğüs ağrısı veya akut kalp yetmezliği varsa hasta anstabil kabul edilir ve elektriksel tedavi geciktirilmez. Taşikardilerde ilk ayrım QRS genişliğine göre yapılır. Geniş QRS taşikardi aksi ispat edilene kadar ventriküler taşikardi kabul edilir. Anstabil geniş QRS taşikardide senkronize kardiyoversiyon uygulanır, stabil hastada amiodaron tercih edilir. Dar QRS düzenli taşikardiler genellikle SVT olup önce vagal manevra, sonra adenozin uygulanır. Dar QRS düzensiz taşikardi en sık atriyal fibrilasyondur ve hız kontrolü yapılır. WPW ile birlikte atriyal fibrilasyonda AV nod bloklayıcı ilaçlar kontrendikedir. QT uzamasına bağlı torsades de pointes tedavisinde magnezyum verilir. Bradikardide semptom varsa ilk ilaç atropindir. Atropine yanıt yoksa pacing, adrenalin veya dopamin düşünülür. Aritmi tedavisinde her zaman altta yatan neden araştırılıp düzeltilmelidir. Peri-arrest ritimlerin erken tanınması kardiyak arresti önleyebilir.
-
353.2.2. Taşikardi Acil Yaklaşım
Geniş QRS’li taşikardilerde (QRS ≥0.12 sn) ilk değerlendirilmesi gereken nokta ritmin düzenli mi düzensiz mi olduğudur. Düzenli geniş kompleks taşikardilerin en sık nedeni monomorfik ventriküler taşikardi (VT) olup aksi kanıtlanana kadar VT kabul edilmesi önerilir. Stabil hastada düzenli geniş kompleks taşikardide amiodaron (150 mg IV, 10 dakikada) verilebilir; hasta instabil hale gelirse senkronize kardiyoversiyon uygulanır. Düzensiz geniş kompleks taşikardilerde en sık neden dal bloklu atriyal fibrilasyon olmakla birlikte pre-eksitasyonlu AF (WPW) ve polimorfik VT (torsades de pointes) ayırıcı tanıda düşünülmelidir. Torsades de pointes tedavisinde ilk tercih 2 g IV magnezyum sülfattır. Dar QRS’li düzenli taşikardilerde en sık neden AVNRT (SVT) olup tedavide önce vagal manevralar, ardından adenozin (6 mg → 12 mg) uygulanır. Dar QRS’li düzensiz taşikardilerde en sık neden atriyal fibrilasyon olup tedavide öncelik ventrikül hız kontrolüdür (diltiazem veya metoprolol). Hemodinamik instabilite gelişen tüm taşiaritmilerde senkronize kardiyoversiyon uygulanması temel yaklaşımdır.
YDUS açısından en sık sorulan noktalar: geniş kompleks taşikardinin aksi kanıtlanana kadar VT kabul edilmesi, torsades de pointes tedavisinde magnezyum kullanılması ve AVNRT’de ilk ilaç tedavisinin adenozin olmasıdır.
-
363.2.3. Bradikardi Acil Yaklaşımı
Bradikardi, kalp hızının <60/dk olmasıdır; ancak klinik olarak önemli olan semptomatik bradikardidir (genelde <50/dk + semptom + semptomun bradikardiye bağlı olması).
En sık nedenler: SA düğüm disfonksiyonu, AV bloklar, ilaçlar, MI sonrası iletim hasarı, elektrolit ve metabolik bozukluklardır.
Semptomlar düşük perfüzyona bağlıdır: baş dönmesi, senkop, konfüzyon, hipotansiyon, dispne ve göğüs ağrısı.
EKG’de sinüs bradikardisi, 1°, 2° (Mobitz I–II) ve 3° AV blok görülebilir.
Tedavide ilk adım perfüzyon değerlendirmesidir.
Stabil hastada izlem ve altta yatan nedenin düzeltilmesi yeterlidir.
Semptomatik hastada ilk ilaç atropin 1 mg IV (maks. 3 mg).
Atropin etkisizse veya Mobitz II / tam AV blok varsa erken pacing düşünülür.
Sonraki adım: transkutan pacing, alternatif olarak dopamin veya epinefrin infüzyonu.
YDUS püf noktası: atropine yanıtsız ağır bradikardide doğru yaklaşım transkutan pacing başlamaktır. -
373.2.4. Supraventriküler Taşikardi (SVT)
SVT, AV düğüm veya üzerindeki odaklardan kaynaklanan, genellikle dar QRS’li ve düzenli seyreden taşikardidir. En sık mekanizma AVNRT olup ani başlayıp ani sonlanır ve hız çoğunlukla 160–200/dk’dır. EKG’de dar QRS, düzenli ritim ve çoğu zaman seçilemeyen P dalgaları tipiktir. Hastalar genellikle çarpıntı, baş dönmesi, nefes darlığı veya anksiyete ile başvurur. İlk adım her zaman hemodinamik stabiliteyi değerlendirmektir. Anstabil hastada senkronize kardiyoversiyon yapılır. Stabil hastada tedavi vagal manevralarla başlar. Vagal manevra başarısızsa ilk tercih adenozindir (6 mg, ardından 12 mg). Adenozin etkisizse beta bloker veya diltiazem/verapamil kullanılabilir. WPW + AF varlığında AV nod bloklayıcı ilaçlar kontrendikedir. Adenozin sonrası kısa süreli flushing, dispne ve geçici sinüs arresti görülebilir. SVT hız kırıldıktan sonra kısa süre hafif taşikardi kalması genellikle fizyolojiktir. Tekrarlayan ataklarda kesin tedavi elektrofizyolojik çalışma ve ablasyondur. YDUS için en kritik sıra: stabil hastada vagal manevra → adenozin → AV nod yavaşlatıcı ilaçlar → kardiyoversiyon.
-
383.2.5. Atriyal Fibrilasyon Yönetimi
Atriyal fibrilasyon (AF), acil serviste en sık görülen supraventriküler aritmilerden biridir. EKG’de belirgin P dalgası yoktur ve R-R aralıkları düzensizdir (irregularly irregular). QRS genellikle dardır. Klinik tabloyu en çok belirleyen faktör ventriküler hızdır; özellikle 110/dk üzerindeki hızlarda semptom ve hemodinamik bozulma riski artar.
Acil serviste ilk karar hastanın hemodinamik olarak stabil olup olmadığını belirlemektir. Hipotansiyon, şok, akut akciğer ödemi, devam eden iskemi veya bilinç bozukluğu varsa hasta unstabildir ve ilk tercih senkronize elektriksel kardiyoversiyondur. Stabil hastada çoğunlukla ilk basamak hız kontrolüdür.
Hız kontrolünde hedef, çoğu stabil hastada istirahatte kalp hızını 110/dk altına düşürmektir. İlk seçenekler beta blokerler (örneğin metoprolol) veya sol ventrikül fonksiyonu iyi olan hastalarda nondihidropiridin kalsiyum kanal blokerleri (diltiazem, verapamil)dir. Digoksin özellikle kalp yetersizliği eşlik eden seçilmiş hastalarda düşünülebilir ancak akut etkisi yavaştır. Adenozin, AF’de hız veya ritim kontrolünde kullanılmaz ve sınav sorularında en az tercih edilmesi gereken seçenek olarak karşımıza çıkar.
Ritim kontrolü genç, belirgin semptomlu, ilk atak veya paroksismal AF’li ve yapısal kalp hastalığı minimal olan seçilmiş hastalarda düşünülebilir. Yöntem elektriksel veya farmakolojik kardiyoversiyondur. AF süresi 48 saati aşmış ya da bilinmiyorsa kardiyoversiyon öncesi tromboemboli riski mutlaka değerlendirilmelidir ve antikoagülasyon stratejisi planlanmalıdır.
AF’nin en önemli komplikasyonu tromboembolidir. İnme riski CHA₂DS₂-VA skoru ile değerlendirilir. Kanama riski HAS-BLED skoru ile belirlenir. Yüksek kanama riski antikoagülasyonu otomatik olarak kesme nedeni değildir; risk faktörlerinin düzeltilmesi ve yakın takip gerektirir. İnme riski yüksek olan hastalarda uzun dönem antikoagülasyon genellikle planlanır.
Preeksitasyonlu AF özel ve kritik bir durumdur. Aksesuar yolak şüphesi olan ve çok hızlı ventriküler yanıtlı AF’de AV düğüm bloke edici ilaçlar (beta bloker, diltiazem, verapamil, digoksin) ventriküler iletimi artırarak ventriküler fibrilasyon riskini yükseltebilir. Hemodinamik bozulma varsa acil elektriksel kardiyoversiyon ön plandadır.
YDUS açısından temel mesajlar şunlardır: AF tanısı EKG ile konur (P yok, düzensiz R-R). İlk karar stabilite değerlendirmesidir. Unstabil hastada senkronize kardiyoversiyon yapılır. Stabil hastada çoğu zaman ilk basamak hız kontrolüdür. Atak süresi ve tromboemboli riski kardiyoversiyon ve antikoagülasyon planını belirler. Adenozin AF tedavisinde yer almaz ve sınav sorularında tuzak olarak karşımıza çıkar.
-
393.2.6. Preeksitasyon Sendromları
WPW, atriyum-ventrikül arasında aksesuar yolak nedeniyle AV düğümün bypass edilmesiyle oluşan preeksitasyon tablosudur.
EKG’de klasik triad: kısa PR (<120 ms), delta dalgası ve geniş QRS.
Semptom yoksa WPW paterni, taşiaritmi varsa WPW sendromu denir.
Aksesuar yolaklar dekremental değildir; bu nedenle atriyal fibrilasyonda ventriküle çok hızlı ileti olabilir.
En sık aritmi mekanizması AV reentran taşikardi (AVRT)’dir.
En ciddi risk, AF sırasında hızlı ventriküler yanıt → ventriküler fibrilasyon ve ani kardiyak ölüm gelişmesidir (en kısa RR <250 ms yüksek risk).
Hemodinamik instabil hastada tedavi: senkronize kardiyoversiyon.
Dar QRS (ortodromik AVRT)’de vagal manevra ve adenozin kullanılabilir.
Geniş QRS taşikardide veya AF+WPW’de prokainamid tercih edilir, AV nod blokörleri (verapamil, diltiazem, digoksin, beta bloker, amiodaron) verilmez.
Definitif tedavi: semptomatik veya riskli hastada radyo-frekans kateter ablasyonu. -
403.2.7. Bloklar
İleti blokları, kalbin elektriksel uyarısının SA noddan başlayıp AV nod, His demeti ve dal sistemleri üzerinden ventriküllere iletilmesi sırasında gecikme veya tamamen kesilmesi sonucu oluşur. Değerlendirme yalnızca EKG bulgularına göre değil, hastanın klinik durumu ile birlikte yapılmalıdır.
Sağ dal bloğunda sağ ventrikül geç depolarize olur. EKG’de QRS süresi 120 ms’nin üzerindedir, V1–V3 derivasyonlarında RSR′ görünümü ve lateral derivasyonlarda geniş S dalgası izlenir. İzole olduğunda çoğu zaman benign olsa da pulmoner emboli veya sağ ventrikül yüklenmesinde görülebilir.
Sol dal bloğunda sol ventrikül aktivasyonu gecikir. QRS geniştir, lateral derivasyonlarda geniş ve çentikli R dalgaları görülür, septal Q dalgaları kaybolur. Genellikle yapısal kalp hastalığını düşündürür ve yeni gelişmiş olması durumunda miyokard enfarktüsü açısından dikkatli olunmalıdır.
Sol anterior fasiküler blokta belirgin sol aks sapması vardır ve QRS genellikle normal genişliktedir. Sol posterior fasiküler blok daha nadirdir ve sağ aks sapması ile karakterizedir; tanı koymadan önce sağ ventrikül hipertrofisi veya pulmoner nedenler dışlanmalıdır.
Bifasiküler blok, sağ dal bloğuna ek olarak sol anterior veya posterior fasikül bloklarından birinin bulunmasıdır. Senkop ile birlikte görülmesi ilerleyici tam blok açısından risklidir ve ileri değerlendirme gerektirir.
Birinci derece AV blokta PR aralığı 200 ms’den uzundur ancak tüm P dalgaları ventriküle iletilir; çoğu zaman klinik olarak önemsizdir. Mobitz tip I (Wenckebach) blokta PR aralığı giderek uzar ve ardından bir QRS düşer; genellikle AV nod kaynaklı ve benign seyirlidir. Mobitz tip II blokta PR sabit kalır ancak aniden iletilmeyen atımlar görülür; His-Purkinje sistemi hastalığını gösterir ve tam bloğa ilerleme riski yüksektir. Üçüncü derece AV blokta atriyum ve ventriküller tamamen bağımsız çalışır, ciddi bradikardi gelişir ve acil pacing gerektirir.
Acil yaklaşımda asemptomatik hafif bloklar genellikle izlenirken, Mobitz tip II ve tam AV blok hastaları yüksek riskli kabul edilir ve geçici ya da kalıcı pacemaker planlanmalıdır. Yeni gelişmiş sol dal bloğu veya senkopla birlikte iletim bozukluğu bulunması her zaman ciddi kardiyak patoloji açısından değerlendirilmelidir.
-
413.3. Akut Kalp Yetersizliği ve Kardiyojenik Şok
Kalp yetmezliği, kalbin dokuların metabolik ihtiyacını karşılayacak düzeyde kan pompalayamaması sonucu gelişen klinik bir sendromdur ve YDUS açısından en sık tanım, sınıflama ve tedavi yaklaşımı üzerinden sorgulanır. Sınavlarda ejeksiyon fraksiyonuna göre sınıflama önemlidir: HFrEF <%40, HFmrEF %41–49 ve HFpEF ≥%50 olarak bilinmelidir. Patofizyolojide kardiyak debinin azalması ve dolum basınçlarının artması sonucu pulmoner ve periferik konjesyon geliştiği vurgulanır. Sol kalp yetmezliğinde dispne, ortopne ve raller; sağ kalp yetmezliğinde periferik ödem, JVD ve hepatomegali beklenir. Framingham kriterleri sık sorulur; tanı için 2 majör veya 1 majör + 2 minör kriter gerekir ve S3 gallop majör kriterdir.
Akut dekompanse kalp yetmezliğinde tedavi hastanın kan basıncına göre planlanır; hipertansif pulmoner ödemde ilk yaklaşım NIV (CPAP/BiPAP) ve IV nitrogliserindir (SCAPE sorusu klasik). Hipotansif hastada vazodilatör verilmez; inotrop veya vazopresör gerekir. Kardiyojenik şokta ilk tercih vazopresör norepinefrindir ve bu bilgi sık sınav sorusudur. Düşük kardiyak debide dobutamin eklenmesi beklenir. Diüretik tedavide erken yanıt değerlendirmesi YDUS’un sevdiği konulardandır; diüretik sonrası düşük spot idrar sodyumu diüretik direncini düşündürür. BNP/NT-proBNP tanı ve prognoz için önemli biyobelirteçtir. Akciğer grafisinde kardiyomegali ve Kerley B çizgileri klasik bulgulardır. Genel olarak YDUS, “fenotipe göre tedavi seçimi”, “EF sınıflaması” ve “şokta doğru ilaç tercihi” üzerinden soru üretme eğilimindedir.
-
423.4. Hipertansif Aciller
ESC 2024 kılavuzunda hipertansif kriz yaklaşımının temeli, kan basıncını hızla normale indirmek değil akut hedef organ hasarı (HMOD) varlığına göre yönetim yapmaktır. Hipertansif acil (emergency) tanısı için yüksek KB tek başına yeterli değildir; mutlaka akut organ hasarı bulunmalıdır. Hipertansif acilde amaç ilk saatlerde MAP’i yaklaşık %20–25 azaltmak, organ perfüzyonunu koruyarak kontrollü düşüş sağlamaktır. HMOD yoksa durum hipertansif urgency kabul edilir ve IV tedavi yerine oral ilaçlarla saatler-günler içinde düşürme yapılır.
Aort diseksiyonunda en kritik kural önce beta bloker → sonra gerekirse vazodilatör eklenmesidir; hedef SBP <120 mmHg ve nabız <60/dk’dır. Akut pulmoner ödemde nitrogliserin veya klevidipin tercih edilir, beta blokerlerden kaçınılır. İnmede KB hedefi duruma göre değişir; tromboliz adayı hastada <185/110 mmHg gerekirken, tromboliz yoksa genellikle agresif düşürme yapılmaz. Akut koroner sendromda DBP’nin 60 mmHg altına düşürülmemesi koroner perfüzyon açısından önemlidir. Gebelikte hipertansif acilde labetalol veya nikardipin tercih edilir, ACEİ/ARB kullanılmaz.
YDUS’ta En Sık Gelen Noktalar
-
Emergency tanımı → Hedef organ hasarı şart
-
İlk hedef → MAP %20–25 düşüş (ani normalizasyon yok)
-
Urgency → oral tedavi, hızlı düşürme yok
-
Aort diseksiyonu → önce beta bloker
-
Pulmoner ödem → nitratlar, beta bloker kaçınılır
-
Tromboliz adayı inme → <185/110 mmHg
-
DBP <60 mmHg → özellikle AKS’te kaçınılır
-
-
433.5. Perikardiyal ve Miyokardiyal Hastalıklar
Kardiyak enflamatuar aciller; akut perikardit, miyokardit, perikardiyal tamponad ve infektif endokardit tablolarını içerir. Bu hastalıklar göğüs ağrısı, dispne, ateş, aritmi veya hemodinamik bozulma ile ortaya çıkabilir ve akut koroner sendrom ile karışabilir. Akut perikarditte öne eğilmekle azalan göğüs ağrısı, diffüz ST elevasyonu ve PR depresyonu önemli tanısal ipuçlarıdır; tedavide NSAİİ ve kolşisin temel yaklaşımdır. Miyokarditte viral enfeksiyon öyküsü, troponin yüksekliği ve koroner arterlerin normal olması dikkat çeker; ağır olgularda kalp yetmezliği ve malign aritmiler gelişebilir. Perikardiyal tamponad hipotansiyon, juguler venöz dolgunluk ve kalp seslerinin derinden gelmesi ile karakterizedir ve acil perikardiyosentez gerektirir. İnfektif endokarditte ateş, üfürüm ve embolik bulgular görülebilir; antibiyotik öncesi çoklu kan kültürü alınması temel ilkedir. Tanıda modifiye Duke kriterleri kullanılır ve ekokardiyografide vejetasyon saptanması majör kriterdir. Transtorasik EKO negatif ancak klinik şüphe yüksekse transözofageal EKO yapılmalıdır. Büyük ve mobil vejetasyonlar emboli riskini artırır. Önemli noktalar arasında perikardit ile MI ayrımı, miyokarditte NSAİİ kullanımından kaçınma, tamponadda hızlı girişim gerekliliği ve endokarditte kültür alınmadan antibiyotik başlanmaması yer alır. Klinik senaryolarda özellikle ilk yaklaşım, ayırıcı tanı ve kontrendike tedaviler ön plana çıkabilir.
-
443.6. Vasküler Aciller
Vasküler aciller içinde en kritik tablolar akut aort diseksiyonu, abdominal aort anevrizması (AAA) rüptürü ve akut periferik arter tıkanıklığıdır. Akut aort diseksiyonu, intima yırtığı sonrası kanın media içine ilerleyerek yalancı lümen oluşturması ile gelişir ve erken tanı konulmazsa mortalitesi hızla artar. En önemli risk faktörü hipertansiyondur ve hastalar genellikle ani başlayan, maksimum şiddete hızla ulaşan göğüs veya sırt ağrısı ile başvurur. Klinik olarak nabız defisiti, iki kol arasında tansiyon farkı ve malperfüzyon bulguları önemli ipuçlarıdır. Tanıda en sık kullanılan yöntem kontrastlı BT anjiyografidir ve acil serviste temel hedef kalp hızını ve sistolik kan basıncını düşürerek aort duvar stresini azaltmaktır; bu nedenle tedaviye önce IV beta bloker ile başlanır. Stanford Tip A diseksiyon cerrahi acil kabul edilirken Tip B olgular çoğunlukla medikal tedavi ile izlenir.
Abdominal aort anevrizması çoğunlukla asemptomatik seyreder ancak rüptür geliştiğinde ani karın veya bel ağrısı, hipotansiyon ve pulsatil kitle triadı görülebilir. Rüptür şüphesinde zaman kaybetmeden hemodinamik stabilizasyon ve damar cerrahisi konsültasyonu yapılması hayat kurtarıcıdır. Anevrizma çapı arttıkça rüptür riski belirgin şekilde yükselir ve sigara en güçlü değiştirilebilir risk faktörlerinden biridir. Tanıda tarama için ultrasonografi, cerrahi planlama için BT anjiyografi tercih edilir.
Bu vasküler acillerde ortak nokta, klinik şüphenin erken konulması ve görüntüleme ile tanının hızla doğrulanmasıdır. Özellikle aort diseksiyonunda vazodilatörlerin beta blokaj sağlanmadan verilmemesi, AAA rüptüründe ise tanı gecikmesine neden olacak gereksiz işlemlerden kaçınılması kritik yönetim prensipleridir. Erken müdahale mortaliteyi belirgin azaltır ve acil serviste hızlı karar verme bu hastalarda prognozu belirleyen en önemli faktördür.
-
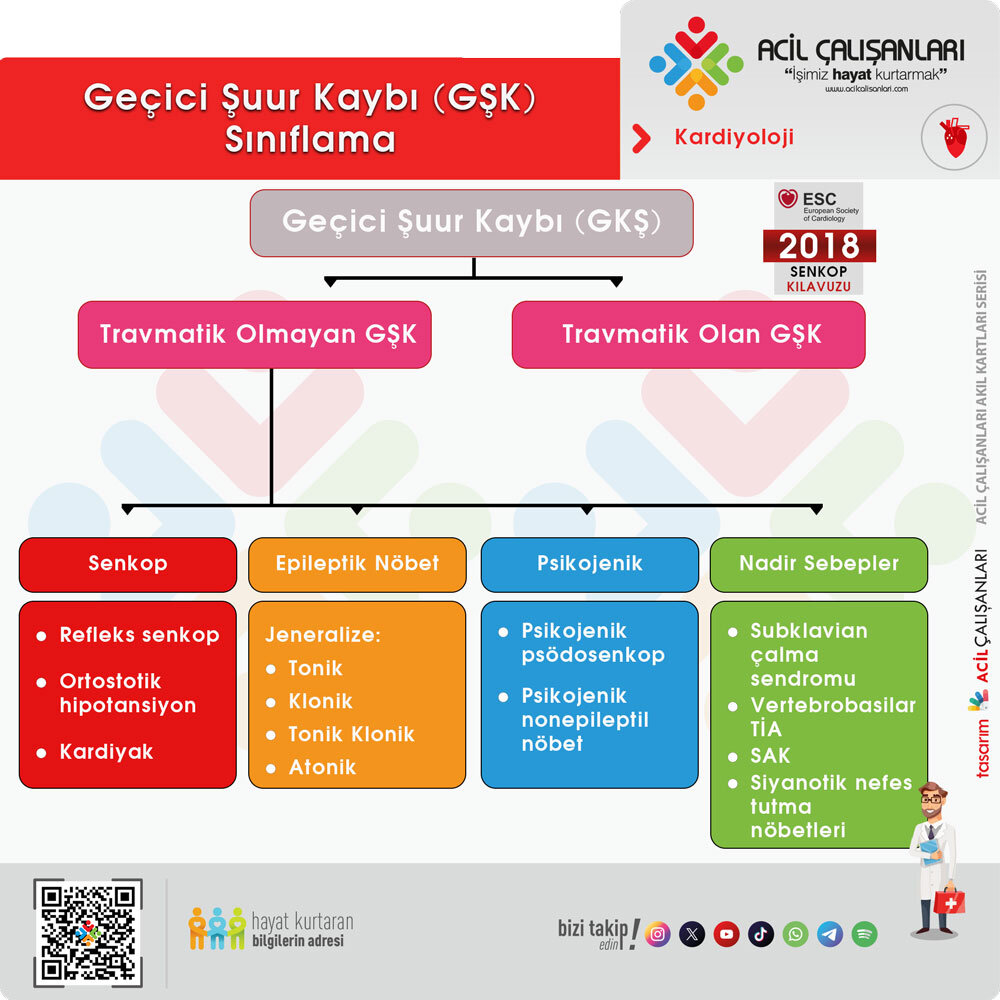
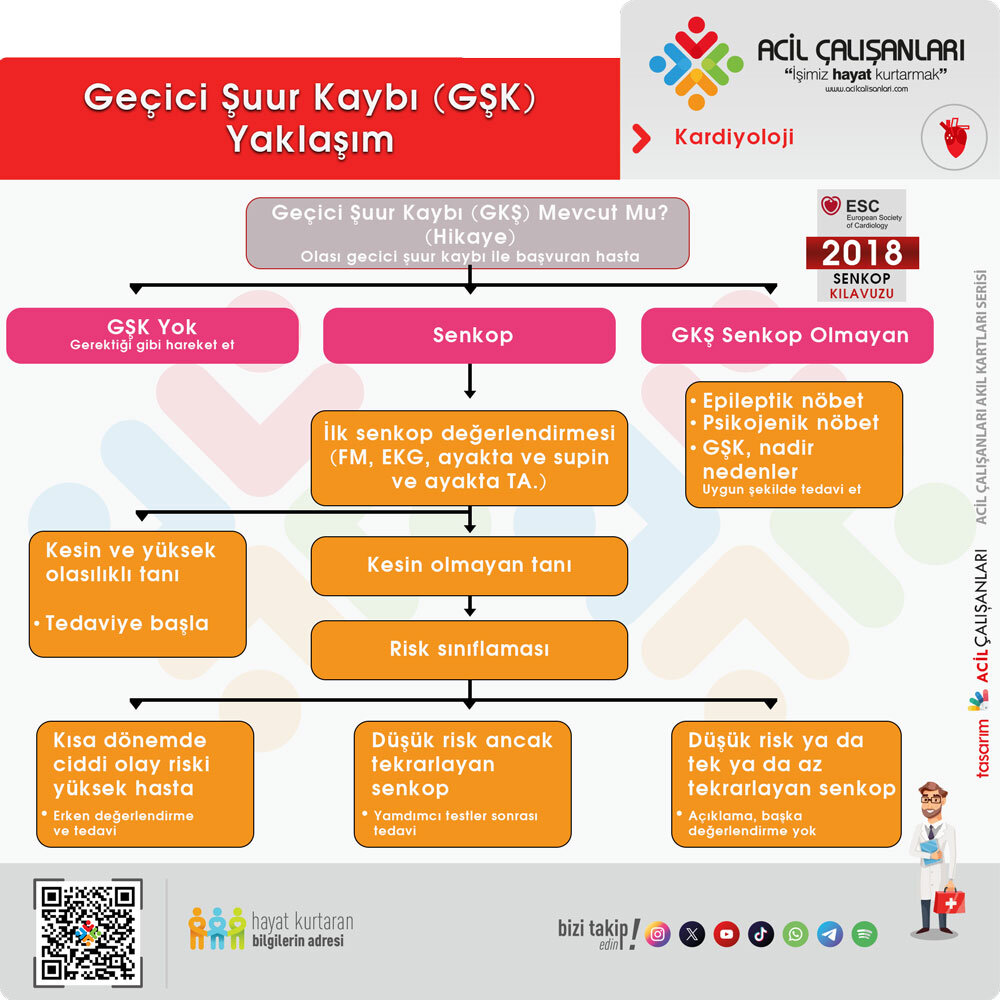
453.7. Senkop ve Ani Kardiyak Ölüm
-
463.8. Pulmoner Vasküler Aciller
YDUS açısından venöz tromboemboli konusundan özellikle pulmoner embolinin risk sınıflaması, tanısal yaklaşımı ve acil tedavi basamakları öne çıkabilir. Pulmoner embolide hastanın hemodinamik durumuna göre masif, submasif ve düşük riskli ayrımının yapılması önemlidir; hipotansiyon varlığı masif PE lehinedir. Masif PE’de temel yaklaşım reperfüzyon tedavisi (trombolitik) iken hemodinamik olarak stabil hastalarda ilk basamak antikoagülasyondur. Klinik olasılık değerlendirmesi sonrası düşük-orta riskli hastada negatif D-dimer sonucu PE’yi dışlamada değerlidir. Tanıda stabil hastada temel görüntüleme yöntemi BT pulmoner anjiyografi kabul edilirken, instabil hastada yatak başı ekokardiyografi sağ ventrikül yüklenmesini gösterebilir.
Patofizyolojide pulmoner embolinin pulmoner vasküler direnci artırarak sağ ventrikül afterloadını yükseltmesi ve obstrüktif şoka yol açması önemli bir noktadır. EKG’de en sık bulgunun sinüs taşikardisi olduğu, S1Q3T3 paterninin ise nadir fakat tipik kabul edildiği bilinmelidir. Derin ven trombozunda ilk tercih tanısal yöntemin venöz Doppler ultrasonografi olması temel bilgidir. D-dimer testi tanı koydurmaz, uygun hastada dışlama amacıyla kullanılır. Virchow triadı hem DVT hem PE gelişiminin temel mekanizmasını oluşturur. Gebelikte antikoagülan tedavide düşük molekül ağırlıklı heparin tercih edilmesi ve masif PE’de alteplaz endikasyonu önemli klinik ayrıntılar arasında yer alır.
-
473.9. Kardiyovasküler İlaçlar
Antiaritmikler, kardiyak iyon kanallarını etkileyerek ritim bozukluklarını düzeltir ve en sık Vaughan-Williams sınıflamasına göre incelenir.
Sınıf I (Na⁺ kanal blokerleri): Faz-0 depolarizasyonu yavaşlatır.
IA: kinidin, prokainamid — IB: lidokain — IC: flekainid (yapısal kalp hastalığında verilmez).Sınıf II (Beta blokerler): SA hızını azaltır, AV iletimi yavaşlatır; AF/flutter hız kontrolü ve SVT’de kullanılır.
Sınıf III (K⁺ kanal blokerleri): Repolarizasyon ve refrakter periyodu uzatır; amiodaron, sotalol, ibutilid, dofetilid (QT uzaması yapabilir).
Sınıf IV (Ca²⁺ kanal blokerleri): AV nod iletimini yavaşlatır; verapamil ve diltiazem.
Diğer önemli ilaçlar:
Adenozin → AV nodu geçici bloke eder (SVT’de ilk seçenek).
Digoksin → AV iletimi yavaşlatır (AF hız kontrolü).
Magnezyum → torsades de pointes tedavisinde ilk tercih.
Bölüm 4: Nörolojik Aciller
-
484.1. Akut İskemik İnme
İnme (stroke), erişkinlerde mortalite ve kalıcı nörolojik sakatlığın en önemli nedenlerinden biridir ve akut iskemik inme serebral arter tıkanmasına bağlı gelişen zaman kritik bir nörolojik acildir. Temel yaklaşım “zaman dokudur” prensibine dayanır; hızlı klinik değerlendirme, hipogliseminin dışlanması ve acil beyin görüntülemesi ilk adımdır. İnmenin büyük kısmı iskemiktir ve aterotrombotik, kardiyoembolik ve laküner tipler olarak sınıflandırılır. Atriyal fibrilasyon kardiyoembolik inme için önemli bir risk faktörüdür. Nörolojik şiddet değerlendirmesinde NIHSS kullanılır ve prognoz ile tedavi kararlarında belirleyicidir. Tanıda ilk tercih kontrastsız beyin BT olup amacı kanamayı dışlamaktır. Uygun hastalarda IV tromboliz ilk 4,5 saat içinde uygulanmalıdır ve kapı-iğne süresi <60 dakika hedeflenir. Büyük damar oklüzyonunda mekanik trombektomi ilk 6 saat içinde standarttır, seçilmiş hastalarda 24 saate kadar uzayabilir. Tromboliz öncesi en kritik güvenlik basamakları kanama dışlanması, kan basıncı kontrolü ve koagülopati değerlendirmesidir. ASPECTS skoru erken iskemik değişiklikleri değerlendirmede kullanılır. Geçici iskemik atak (GİA), kalıcı hasar olmadan düzelen nörolojik defisit olup erken dönemde yüksek inme riski taşır ve acil kabul edilir. ABCD2 skoru erken inme riskini belirlemede kullanılır ve ≥4 puan hastaneye yatırılarak değerlendirme gerektirir. GİA sonrası erken antitrombosit tedavi ve risk faktörü kontrolü gelecekteki inme riskini belirgin azaltır. İnme yönetiminde en önemli hedef, uygun hastada reperfüzyonu mümkün olan en kısa sürede sağlamaktır.
YDUS açısından ne sorulabilir?
-
IV tromboliz zaman penceresi ve kapı-iğne hedef süreleri
-
Tromboliz kontrendikasyonları (KB, INR, trombosit, kanama)
-
NIHSS ve ASPECTS skorlarının klinik kullanımı
-
Mekanik trombektomi endikasyonları ve DAWN/DEFUSE-3 mantığı
-
Stroke mimic ayırıcı tanıları (özellikle hipoglisemi)
-
GİA tanımı ve ABCD2 skor yorumlanması
-
Tromboliz öncesi mutlaka yapılması gereken ilk test (kan şekeri + BT)
-
Kardiyoembolik inmede AF’nin önemi ve tedavi yaklaşımı
-
-
494.2. Hemorajik İnme
Hemorajik inme, tüm inmelerin %10–15’ini oluşturmasına rağmen mortalitesi en yüksek inme tipidir ve ölümlerin büyük kısmı ilk 48 saat içinde gerçekleşir. İki ana formu vardır: intraserebral kanama (ICH) ve subaraknoid kanama (SAH). En sık ICH nedeni kontrolsüz hipertansiyon olup tipik yerleşimler bazal ganglion, talamus, serebellum ve beyin sapıdır. SAH’ın en sık nedeni rüptüre sakküler anevrizmadır ve klasik bulgu ani başlayan “gök gürültüsü” tarzı baş ağrısıdır.
Acil serviste ilk yapılması gereken görüntüleme kontrastsız beyin BT’dir. Hematom hacmi pratik olarak ABC/2 formülüyle hesaplanır. Kan basıncı yönetiminde bakım paketi yaklaşımı uygulanır; SKB 150–220 mmHg ise hedef yaklaşık 140 mmHg’dir. Ateş (<37.5°C) ve glisemik kontrol (110–140 mg/dL) prognoz açısından önemlidir.
Antikoagülan ilişkili kanamalarda hızlı geri çevirme kritiktir: Warfarin → 4F-PCC + IV vitamin K, Dabigatran → idarucizumab, Faktör Xa inhibitörleri → andexanet alfa (yoksa PCC). SAH sonrası gecikmiş serebral iskemiyi önlemek için 21 gün nimodipin standarttır (nimodipin paradoksu). Serebellar kanamalarda ≥15 mL hacim veya beyin sapı basısı varsa acil cerrahi düşünülür.
YDUS’ta en sık sorulan noktalar:
👉 İlk görüntüleme = kontrastsız BT
👉 En sık ICH nedeni = hipertansiyon
👉 Thunderclap baş ağrısı = SAH
👉 Antikoagülan reversal eşleşmeleri
👉 SAH sonrası nimodipin kullanımı. -
504.3. Nöbet - Status
Nöbet, serebral nöronların anormal elektriksel aktivitesi sonucu gelişen geçici nörolojik disfonksiyondur; konvülziyon ise bunun motor bulgulu formudur. Nöbetlerin çoğu ≤2 dakika sürer; ≥5 dakika süren nöbet status epileptikus (SE) kabul edilir ve tedavi geciktirilmez. Acil yaklaşımın ilk basamağı her zaman ABC stabilizasyonu ve kan şekeri ölçümüdür; hipoglisemi en hızlı geri döndürülebilir nedendir.
ILAE 2017’ye göre nöbetler fokal, jeneralize ve başlangıcı bilinmeyen olarak sınıflanır; fokal nöbette temel belirleyici farkındalık durumudur. Acil serviste amaç yalnızca nöbeti durdurmak değil, aynı zamanda metabolik, enfeksiyöz veya yapısal nedenleri hızlıca dışlamaktır.
Status epileptikus tedavisi zamana duyarlıdır:
👉 5–20 dk: İlk basamak benzodiazepin (IV lorazepam/diazepam veya IM midazolam).
👉 20–40 dk: İkinci basamak IV yükleme (levetirasetam, valproat veya fosfenitoin/fenitoin).
👉 ≥40 dk: Dirençli SE → yoğun bakım, sedatif infüzyon ve EEG monitorizasyonu.Benzodiazepin gecikmesi dirençli SE riskini artırır. Nonkonvülzif SE’de bilinç değişikliği ön plandadır ve tanıda EEG kritiktir. İlk nöbetli hastada ateş, immünsüpresyon veya meningeal bulgu varsa SSS enfeksiyonu; travma veya antikoagülan kullanımı varsa intrakraniyal kanama düşünülmelidir
-
514.4. Akut Baş Ağrısına Yaklaşım
Baş ağrısında acil servisin temel amacı primer baş ağrısı ile hayatı tehdit eden sekonder nedenleri ayırmaktır. En tehlikeli sekonder nedenler: subaraknoid kanama (SAK), menenjit, intrakraniyal kanama, venöz sinüs trombozu ve arter diseksiyonudur. Klinik yaklaşımın anahtarı kırmızı bayrakları tanımaktır.
Ani başlayan “gök gürültüsü” baş ağrısı her zaman SAK kabul edilene kadar araştırılmalıdır. Nörolojik defisit, ateş-ense sertliği, immünsüpresyon, gebelik/postpartum dönem, antikoagülan kullanımı ve 50 yaş üstü yeni baş ağrısı sekonder neden lehinedir. Kırmızı bayrak varlığında ilk görüntüleme kontrastsız beyin BT’dir. BT negatif fakat SAK şüphesi sürüyorsa lomber ponksiyon veya BT anjiyografi düşünülür.
Temporal arteritte (≥50 yaş, çene klodikasyonu, temporal hassasiyet) görme kaybı riski nedeniyle tedavi geciktirilmez. Karbonmonoksit zehirlenmesinde çoklu hasta öyküsü ve kapalı alan maruziyeti ipucudur; tedavi %100 oksijendir. İdyopatik intrakraniyal hipertansiyonda papil ödem önemli bulgudur ve tanıda LP açılış basıncı kullanılır.
YDUS püfleri:
👉 Thunderclap baş ağrısı = önce SAK dışla
👉 Kırmızı bayrak varsa primer baş ağrısı düşünme
👉 İlk görüntüleme = kontrastsız BT
👉 ≥50 yaş yeni baş ağrısı → temporal arterit akılda -
524.5. Bilinç Bulanıklığı ve Koma
Değişmiş mental durum (DMD), acil serviste yüksek mortalite riski taşıyan ve geniş ayırıcı tanıya sahip bir klinik tablodur. Temel yaklaşım, geri dönüşümlü ve yaşamı tehdit eden nedenleri hızla tanıyıp tedavi etmektir. En sık acil nedenler: hipoglisemi, hipoksi, sepsis, intrakraniyal kanama/inme ve toksik-metabolik bozukluklardır.
Klinik olarak deliryum akut başlangıçlı ve dalgalı seyirlidir; demans kronik progresiftir, depresyonda oryantasyon genellikle korunur, komada ise uyanıklık kaybı vardır. İlk değerlendirme her zaman ABC stabilizasyonu + GKS + pupil değerlendirmesi ile başlar.
Acil yaklaşımda ilk yapılacak yatak başı test parmak ucu kan şekeri ölçümüdür, çünkü en hızlı düzeltilebilir neden hipoglisemidir. Fokal nörolojik bulgu, travma öyküsü veya ani bilinç değişikliği varsa acil beyin görüntüleme planlanır. GKS ≤8 veya hava yolu korunamıyorsa entübasyon düşünülmelidir.
Sepsis şüphesinde erken sıvı ve antibiyotik, toksidrom şüphesinde pupil ve solunum paterni değerlendirmesi kritik ipuçları sağlar. Deliryum yönetiminde temel prensip sedasyon değil, altta yatan nedeni düzeltmektir.
YDUS püf noktaları:
👉 İlk test = parmak ucu kan şekeri
👉 ABC yaklaşımı geciktirilmez
👉 GKS ≤8 → ileri havayolu düşün
👉 Deliryum = akut + dalgalı seyir -
534.6. Vertigo
Vertigo, kişinin kendisinin veya çevrenin dönüyormuş gibi algılanmasıdır ve vestibüler sistem disfonksiyonunu gösterir. Presenkop, sersemlik ve dengesizlikten ayrılması tanı açısından kritik öneme sahiptir. Acil serviste temel hedef, öncelikle santral nedenleri (özellikle inme) dışlamak, ardından periferik nedenlerde uygun tedaviyi uygulamaktır.
Vestibüler sistem iki ana yapıdan oluşur. Vestibül (utrikül ve sakkül) statik denge ve doğrusal ivmelenmeden sorumludur; otokonia hareketi klinik semptom oluşturur. Semisirküler kanallar ise başın açısal hareketlerini algılar; endolenf akımı kupulayı uyararak nistagmusa yol açar.
Vertigo nedenleri periferik ve santral olarak ikiye ayrılır. Periferik vertigo daha sık ve genellikle benign seyirlidir. En sık neden BPPV’dir. Vestibüler nörit, labirentit, Meniere hastalığı ve Ramsay Hunt sendromu diğer periferik nedenlerdir. Santral nedenler arasında serebellar veya beyin sapı inmeleri, vestibüler migren, tümörler ve multipl skleroz yer alır.
Öyküde gerçek vertigo hissi olup olmadığı sorgulanmalıdır. Semptomun süresi, pozisyonla tetiklenmesi, sürekli ya da ataklar halinde olması önemlidir. İşitme kaybı, tinnitus, yeni başlayan baş ağrısı veya nörolojik bulgular santral patoloji açısından uyarıcıdır. İleri yaş ve vasküler risk faktörleri inme olasılığını artırır.
Periferik vertigoda nistagmus genellikle tek yönlü ve horizontal-torsiyoneldir, görsel fiksasyonla azalır ve nörolojik defisit eşlik etmez. Santral vertigoda ise yön değiştiren veya vertikal nistagmus görülür, fiksasyonla baskılanmaz ve sıklıkla ataksi, diplopi veya dizartri eşlik eder.
Sürekli akut vestibüler sendromda HINTS muayenesi önemli bir yatak başı testtir. Head impulse testinin normal olması, yön değiştiren nistagmus ve skew deviasyon santral neden lehinedir. Ancak klinik şüphe varsa HINTS normal olsa bile görüntüleme yapılmalıdır.
Görüntülemede santral patoloji için en duyarlı yöntem MR’dır. BT özellikle intrakraniyal kanamayı dışlamak için kullanılır ancak erken iskemik inmelerde duyarlılığı düşüktür.
Tedavide BPPV’de Epley manevrası ilk seçenektir. Akut atakta kısa süreli antihistaminik ve antiemetikler kullanılabilir. Meniere hastalığında tuz kısıtlaması ve gerekirse diüretik önerilir. Santral vertigo şüphesinde hasta inme protokolüne alınmalı ve acil nörolojik değerlendirme yapılmalıdır.
YDUS püf noktaları:
👉 Sürekli vertigo = önce inme dışlanır
👉 Yön değiştiren/vertikal nistagmus → santral
👉 Normal head impulse → santral lehine
👉 En duyarlı görüntüleme → MR
👉 BPPV tedavisi → Epley manevrası -
544.7. Akut Nöromüsküler Zayıflık
Akut nöromüsküler zayıflık, saatler–günler içinde gelişen ve hızla solunum yetmezliğine ilerleyebilen nörolojik acildir. Patoloji; periferik sinir, nöromüsküler kavşak veya kas düzeyinde olabilir. Acilde temel öncelik hava yolu güvenliği ve solunum kas gücünün objektif takibidir.
En kritik izlem yöntemi seri FVC (Forced Vital Capacity) ve NIF (Negative Inspiratory Force) ölçümleridir; klinik stabil görünüm solunumun güvende olduğu anlamına gelmez. Bulber bulgular (disfaji, dizartri, sekresyon temizleyememe) aspirasyon ve erken entübasyon ihtiyacını gösterir.
Asendan arefleksik paralizi → Guillain-Barré sendromunu düşündürür; dalgalanan fatigabilite ve oküler tutulum → miyastenik kriz; desendan paralizi + kraniyal sinir tutulumu → botulizm için tipiktir. Metabolik nedenler (özellikle hipokalemi) bilinci koruyan akut flasid paralizi yapabilir ve hızla düzelebilir.
GBS ve miyastenik krizde temel tedavi IVIG veya plazmaferez + yoğun destek, botulizmde ise klinik şüphede gecikmeden antitoksindir. Hipokalemik paralizide potasyum replasmanı yapılırken rebound hiperkalemi riski unutulmamalıdır.
YDUS püf noktaları:
👉 Solunum takibi = seri FVC + NIF
👉 Bulber zayıflık → erken entübasyon düşün
👉 Asendan paralizi + arefleksi = GBS
👉 Desendan paralizi + pupilla tutulumu = botulizm
Bölüm 5: Travma Yönetimi
-
555.1. Genel Travma Yönetimi
Travma; mekanik, elektriksel, termal veya kimyasal enerjiye maruziyet sonucu oluşan yaralanmalardır ve özellikle genç yaş grubunda en sık ölüm nedenidir. Acil yaklaşımın amacı önlenebilir ölümleri azaltmak için sistematik değerlendirme, hızlı resüsitasyon ve uygun merkeze yönlendirmedir.
Travma ölümleri üç dönemde görülür. İlk dakikalarda büyük damar yaralanmaları, ağır kafa travması ve havayolu tıkanıklığı öne çıkar; burada kanama kontrolü ve havayolu yönetimi hayat kurtarıcıdır. İlk saatler “altın saat” olarak adlandırılır ve erken cerrahi müdahale ile kurtarılabilir ölümler görülür. Günler-haftalar içinde ise sepsis ve çoklu organ yetmezliği gelişebilir.
Travma mekanizması tanıda önemlidir. Künt travma en sık trafik kazaları ve düşmelerle oluşurken, penetran travmada enerji düzeyi yaralanma şiddetini belirler. Mekanizma, gizli iç kanama açısından klinisyene erken ipucu verir.
Travma hastasına yaklaşım xABCDE sırasına göre yapılır. İlk basamak masif eksternal kanamanın kontrolüdür. Ardından havayolu ve servikal stabilizasyon sağlanır, solunum değerlendirilir, dolaşım ve şok yönetilir, nörolojik durum değerlendirilir ve hasta tamamen soyularak hipotermiden korunur.
Hipotansif travma hastasında en sık neden hemorajik şoktur ve vazopressörler ilk seçenek değildir. Kristalloidlere yanıt yoksa erken kan ve kan ürünü replasmanı başlanmalıdır. Masif transfüzyonda eritrosit, plazma ve trombosit yaklaşık 1:1:1 oranında verilmelidir.
Travma ilişkili koagülopati erken dönemde gelişebilir ve hipotermi, asidoz ve koagülopati “ölüm triadı”nı oluşturur. Bu nedenle hastanın ısı korunması, kanama kontrolü ve dengeli transfüzyon kritik önemdedir. Koagülasyonun dinamik değerlendirilmesinde tromboelastografi yol göstericidir.
Spinal kord yaralanmasına bağlı nörojenik şokta hipotansiyonla birlikte bradikardi ve nörolojik defisit bulunur. Sıvıya rağmen hipotansiyon devam ediyorsa nörojenik şok düşünülmelidir.
e-FAST ultrasonografi travmada hızlı iç kanama değerlendirmesi sağlar ve instabil hastada cerrahi kararını hızlandırır. Hastane öncesi dönemde amaç sahada zaman kaybetmeden uygun travma merkezine hızlı transporttur.
YDUS püf noktaları:
👉 Travmada ilk adım = masif kanama kontrolü (xABCDE)
👉 Hipotansif travma hastası = önce kan, vazopressör değil
👉 Ölüm triadı = hipotermi + asidoz + koagülopati
👉 FAST(+) instabil hasta → acil cerrahi
👉 Nörolojik defisit + hipotansiyon → nörojenik şok düşün -
565.2. Kafa Tarvması
Kafa travması, travmatik ölümlerin en önemli nedenlerinden biridir ve travmatik beyin yaralanması (TBY) travmaya bağlı ölümlerin yaklaşık yarısından sorumludur. Acil yaklaşımın temel amacı primer hasarı değil, sekonder beyin hasarını önlemektir. Hipoksi, hipotansiyon ve hiperkapni mortaliteyi belirgin artıran en kritik faktörlerdir.
TBY şiddeti Glasgow Koma Skalası (GKS) ile sınıflandırılır. GKS 13–15 hafif, 9–12 orta, ≤8 ağır travmayı gösterir ve GKS ≤8 koma kabul edilir. Prognozu belirlemede en değerli bileşen motor yanıttır.
Travmada coup yaralanma direkt darbe bölgesinde, contrecoup ise karşı tarafta gelişir. Sekonder hasar hipoksi ve hipotansiyon nedeniyle oluşur ve önlenebilir mortalitenin ana nedenidir. Bu nedenle erken oksijenizasyon ve dolaşım stabilizasyonu kritik önemdedir.
Hastane öncesi yaklaşım xABCDE prensibine göre yapılır. Havayolu güvenliği sağlanmalı, servikal immobilizasyon korunmalı ve hipotansiyon hızla düzeltilmelidir. Kontrollü ventilasyonla pCO₂ yaklaşık 30–35 mmHg tutulabilir; ancak aşırı hiperventilasyon serebral iskemiye yol açabilir.
Acil serviste ilk değerlendirme ABC stabilizasyonu, GKS hesaplama ve pupilla muayenesidir. Anizokori veya tek taraflı fiks dilate pupil unkal herniasyonu düşündürür. Bilateral dilate fikse pupiller çok kötü prognoz göstergesidir.
Kontrastsız beyin BT kafa travmasında altın standart görüntüleme yöntemidir. Epidural, subdural ve intraserebral kanamalar hızlı şekilde saptanabilir. GKS ≤8 olan tüm hastalarda acil BT endikasyonu vardır.
Tedavide serebral perfüzyon basıncı (CPP) ≥50 mmHg hedeflenir (CPP = MAP − ICP). Baş 20–30° elevasyonda tutulmalı, hipoksi ve hipotansiyon önlenmelidir. Herniasyon şüphesinde mannitol uygulanır, dekstrozlu sıvılardan kaçınılır ve serum sodyumu ≥130 mEq/L korunur.
YDUS püf noktaları:
👉 GKS ≤8 → entübasyon ve acil BT
👉 En önemli sekonder hasar nedenleri = hipoksi + hipotansiyon
👉 Bikonveks, sütür geçmeyen kanama → epidural hematom
👉 BOS rinesi → kafa tabanı kırığı göstergesi
👉 Anizokori → herniasyon alarmı -
575.3. Servikal Travma
Servikal omurga yaralanmaları, travma sonrası kalıcı nörolojik hasar ve sakatlığın en önemli nedenlerinden biridir. Bu nedenle travmaya maruz kalan her hasta, nörolojik defisit olmasa bile servikal yaralanma varmış gibi değerlendirilmelidir. Amaç sekonder spinal kord hasarını önlemektir.
En sık nedenler motorlu araç kazaları, yüksekten düşmeler ve spor yaralanmalarıdır. Yaralanma mekanizmaları hiperfleksiyon, hiperekstansiyon, aksiyel yüklenme ve rotasyonel kuvvetlerdir. Özellikle servikal spondilozu olan yaşlılarda düşük enerjili travmalar bile ciddi yaralanmaya yol açabilir.
Hastane öncesi yaklaşımda temel prensip uygun immobilizasyon ve güvenli transferdir. Sert boyunluk uygulanmalı, baş iki yandan desteklenmeli ve omurga nötral pozisyonda sabitlenmelidir. Yanlış taşıma sekonder kord hasarına neden olabilir.
Acil serviste yaklaşım xABCDE prensibine göre yapılır. Havayolu yönetimi sırasında servikal stabilizasyon korunmalıdır. Entübasyon gerekiyorsa boyunluk çıkarılır ancak manuel inline stabilizasyon mutlaka uygulanır.
Fizik muayenede oksipitten T1 seviyesine kadar orta hat hassasiyeti, basamaklanma hissi ve kas spazmı instabilite açısından önemlidir. Rektal tonus kaybı, priapizm ve mesane retansiyonu spinal kord yaralanmasını düşündürür.
Görüntüleme gereksinimi klinik karar kuralları ile belirlenir. NEXUS kriterlerinin tamamı negatif ise görüntüleme gerekmeyebilir. Canadian C-Spine Rule’da 65 yaş üstü, tehlikeli mekanizma veya parestezi varlığı doğrudan görüntüleme endikasyonudur.
Servikal travmada BT, günümüzde en duyarlı ilk görüntüleme yöntemidir. Nörolojik defisit varsa veya bağ yaralanması düşünülüyorsa MR tercih edilir.
Medikal yönetimde hipoksi ve hipotansiyon mutlaka önlenmelidir. Spinal veya nörojenik şok gelişebilir; sıvıya dirençli hipotansiyonda vazopresör (özellikle norepinefrin) kullanılabilir. Spinal kord perfüzyonu için hedef MAP 85–90 mmHg tutulur.
YDUS püf noktaları:
👉 Travma hastası = servikal yaralanma var kabul et
👉 Entübasyon sırasında manuel inline stabilizasyon şart
👉 NEXUS negatif → görüntüleme gerekmez
👉 CCR’de ≥65 yaş = direkt görüntüleme
👉 Spinal kord yaralanmasında hedef MAP 85–90 mmHg -
585.4. Toraks Travması
Toraks travması travmaya bağlı ölümlerin önemli kısmından sorumludur ve erken tanı hayat kurtarıcıdır. Temel yaklaşım, birincil bakıda yaşamı tehdit eden toraks patolojilerini hızla tanımak ve gecikmeden tedavi etmektir. Ölümün büyük kısmı ilk saatlerde geliştiği için ABC yaklaşımı kritik öneme sahiptir.
Toraks duvarı kaburgalar, kostal kıkırdaklar ve interkostal kaslardan oluşur. Kaburga alt kenarında nörovasküler paket bulunur; bu nedenle tüp torakostomi üst kenardan yapılır. Sternum, klavikula veya skapula kırıkları yüksek enerjili travma göstergesidir ve eşlik eden ciddi yaralanma olasılığı yüksektir.
Toraks travmasında hipoksi; akciğer kontüzyonu, pnömotoraks veya göğüs duvarı stabilitesinin bozulmasına bağlı gelişir. İntratorasik kanama en sık hemotoraks şeklindedir ve masif olduğunda şok oluşturur. Ventilasyon-perfüzyon uyumsuzluğu erken dönemde oksijenizasyon bozukluğunun ana nedenidir.
Birincil muayenede mutlaka dışlanması gereken ölümcül tablolar şunlardır: tansiyon pnömotoraks, açık pnömotoraks, masif hemotoraks, kardiyak tamponad, künt aort yaralanması ve trakeobronşiyal yaralanma. Bu durumlarda görüntüleme beklenmeden tedavi başlanabilir.
Tansiyon pnömotoraksta hipotansiyon, juguler ven dolgunluğu ve solunum seslerinde azalma görülür. Tedavi gecikmeden iğne dekompresyonu ve ardından tüp torakostomidir. Masif hemotoraksta perküsyon mat, tansiyon pnömotoraksta hipersonordur.
Pozitif basınçlı ventilasyon uygulanmadan önce pnömotoraks açısından dikkatli olunmalıdır çünkü tanınmamış pnömotoraks hızlı dolaşım kollapsına neden olabilir.
E-FAST ultrasonografi acil değerlendirmede kritik rol oynar. Perikardiyal sıvı, hemotoraks ve pnömotoraks hızlı şekilde saptanabilir. Pnömotoraksta akciğer kaymasının kaybolması önemli bulgudur.
Akciğer grafisi hızlı ilk görüntüleme yöntemidir ancak BT daha duyarlıdır ve özellikle mediasten, akciğer parankimi ve aort yaralanmalarını gösterir. Künt toraks travmasında NEXUS kriterleri BT gereksinimini belirlemede kullanılır.
Hamman işareti, kalp atımıyla senkron krepitasyon sesidir ve pnömomediastinum düşündürür. Özofagus perforasyonu gibi ciddi nedenler mutlaka akılda tutulmalıdır.
Yelken göğüste paradoksal solunum gelişir; temel tedavi güçlü analjezi ve solunum desteğidir. Ağrı kontrolü yetersizse hipoventilasyon ve pnömoni riski artar.
Torakotomi endikasyonları arasında masif ilk drenaj, devam eden yüksek drenaj, kardiyak yaralanma şüphesi ve büyük hava kaçağı bulunur.
YDUS püf noktaları:
👉 Toraks travmasında önce tedavi, sonra görüntüleme
👉 Tansiyon pnömotoraks klinik tanıdır
👉 Hipersonorite = pnömotoraks, matite = hemotoraks
👉 Hamman işareti → pnömomediastinum
👉 E-FAST acilde en hızlı tanı aracıdır -
595.5. Batın Travması
bdominal travmada yönetimi belirleyen en önemli faktör hemodinamik stabilitedir. Künt travmalar en sık görülür ve çoğunlukla dalak ile karaciğer gibi solid organ yaralanmaları içerir. Penetran travmalarda ise barsak ve büyük damar yaralanmaları daha ön plandadır. İlk yaklaşım her zaman xABCDE prensibi ile eş zamanlı resüsitasyondur. Hemodinamik olarak instabil hastada ilk tanısal yöntem FAST/E-FAST olup amaç hızlı hemoperitoneum saptamaktır. Stabil hastalarda ise altın standart görüntüleme kontrastlı batın BT’dir. Negatif FAST sonucu boşluklu organ veya retroperitoneal yaralanmayı dışlamaz.
Peritonit, dirençli hipotansiyon, eviserasyon veya serbest hava varlığı acil laparotomi endikasyonudur. Stabil ve peritonit bulgusu olmayan hastalarda selektif nonoperatif yönetim uygulanabilir. Seri fizik muayene ve seri hemogram takibi atlanan yaralanmaları azaltır. Cullen bulgusu intraabdominal kanamayı, Grey Turner bulgusu retroperitoneal kanamayı düşündürür. Travmada “ölüm üçgeni” (asidoz-hipotermi-koagülopati) gelişirse hasar kontrol cerrahisi tercih edilir. AAST sınıflamasında Grade I–II genellikle konservatif, Grade IV–V yaralanmalar çoğunlukla cerrahidir.
YDUS püf noktası: İnstabil hasta → FAST → pozitifse ameliyat; stabil hasta → BT → evreleme ve izlem kararı.
-
605.6. Pelvis Travması
Pelvis kırıkları yüksek enerjili travmalar sonrası gelişir ve en önemli ölüm nedeni masif hemorajidir. Pelvik stabilitenin büyük kısmını posterior sakroiliak kompleks sağlar, bu nedenle posterior yaralanmalar daha instabildir. Kanama çoğunlukla venöz pleksustan kaynaklanır ancak internal iliak arter yaralanmaları ağır şoka yol açabilir. Hemodinamik durum yönetimi belirleyen en kritik faktördür. Travmalı ve hipotansif hastada pelvis kırığı mutlaka düşünülmelidir.
İlk yaklaşım travma algoritmasına göre yapılır ve erken pelvik binder büyük trokanter seviyesine uygulanmalıdır. Binder pelvik hacmi azaltarak venöz kanamayı kontrol eder ve yaşam kurtarıcıdır. AP pelvis grafisi instabil hastada hızlı tarama için yeterlidir, detaylı değerlendirme BT ile yapılır. FAST eşlik eden intraabdominal kanamayı değerlendirmede kullanılır.
Young-Burgess sınıflamasında lateral compression genellikle daha stabil, anteroposterior compression ve vertical shear ise daha instabildir. Devam eden şokta anjiyoembolizasyon, preperitoneal packing veya mekanik fiksasyon gerekebilir. Açık pelvis yaralanmaları yüksek enfeksiyon ve mortalite riski taşır. Sakral yaralanmalarda S2-S5 hasarı mesane ve bağırsak disfonksiyonu yapabilir.
YDUS püf noktası: Şok + pelvis travması → ilk geçici hayat kurtarıcı işlem pelvik binder uygulamasıdır.
-
615.7. Ekstremite Travmaları
Ekstremite travmalarında yaklaşım her zaman ATLS prensiplerine göre sistemik değerlendirme ile başlar; önce hayatı tehdit eden durumlar dışlanır. Hekim yalnızca kırık bölgesine odaklanmamalı, hastayı bütün olarak değerlendirmelidir. Muayenede ekstremite boyunca inspeksiyon ve palpasyon yapılmalı; deformite, krepitasyon ve anormal hareket kırık lehinedir. Distal nabız, kapiller dolum, motor ve duyu muayenesi mutlaka kaydedilmelidir.
Ekstremite travmasının en korkulan komplikasyonlarından biri kompartman sendromudur; pasif germe ile artan ağrı erken ve en önemli bulgudur. Nabız kaybı geç bulgudur ve beklenmemelidir. Radyolojik değerlendirmede kırık düşünülen kemiğin üst ve alt eklemleri aynı grafide görülmelidir. Erken grafi normal olsa bile skafoid ve bazı stres kırıkları atlanabilir.
Hayatı tehdit eden ekstremite yaralanmaları; majör damar kanaması, proksimal amputasyon ve ciddi açık kırıklardır. Açık kırıklarda erken IV antibiyotik ve tetanoz profilaksisi geciktirilmemelidir. Gustilo-Anderson sınıflaması açık kırık yönetimini belirler; Tip III kırıklar yüksek enfeksiyon risklidir.
Greenstick ve torus kırıkları çocuklarda görülür ve genellikle stabildir. Monteggia kırığı ulna kırığı + radius başı çıkığı, Galeazzi kırığı ise radius kırığı + distal radioulnar eklem çıkığıdır.
YDUS püf noktası: Travmada önce hayat, sonra ekstremite; nörovasküler muayene her hastada zorunludur.
Bölüm 6: Toksikoloji
-
626.1. Zehirlenen Hastaya Genel Yaklaşım
Bölüm 6: Toksikoloji
- 6.1. Zehirlenen Hastaya Genel Yaklaşım
- ABC, Dekontaminasyon (Aktif Kömür endikasyonları)
- Artırılmış Eliminasyon (İdrar Alkalinizasyonu, Multi-doz Aktif kömür, Hemodiyaliz)
- Anyon Gap ve Osmolal Gap Hesaplanması
- 6.2. Toksidromlar
- Sempatomimetik, Antikolinerjik, Kolinerjik, Opioid, Sedatif-Hipnotik
- 6.3. Spesifik Zehirlenmeler - Bölüm 1 (Analjezikler vb.)
- Parasetamol (Asetaminofen): Rumack-Matthew Nornogramı, N-Asetilsistein (NAC) tedavisi (IV vs Oral)
- Salisilat: Asit-baz bozuklukları, İdrar alkalinizasyonu, Hemodiyaliz endikasyonları
- Trisiklik Antidepresanlar (TCA): EKG Bulguları (Geniş QRS, R in aVR), Sodyum Bikarbonat tedavisi
- 6.4. Spesifik Zehirlenmeler - Bölüm 2 (Kardiyak İlaçlar)
- Beta Bloker ve Kalsiyum Kanal Blokeri: Yüksek Doz İnsülin (HIE) Tedavisi, Glukagon, Lipid Emülsiyonu (IVLE)
- Digoksin: Zehirlenme bulguları, EKG, Digibind endikasyonları
- 6.5. Spesifik Zehirlenmeler - Bölüm 3 (Alkoller ve Diğerleri)
- Toksik Alkoller (Metanol, Etilen Glikol): Osmolal gap, Tedavi (Fomepizol/Etanol), Hemodiyaliz
- Karbonmonoksit (CO): Tanı (CO-Hb düzeyi), Tedavi (Normobarik vs. Hiperbarik Oksijen)
- Organofosfat ve Karbamatlar: Kolinerjik kriz, Atropin ve Pralidoksim tedavisi
-
636.2.1. Salisilat (Aspirin) Zehirlenmesi
Salisilat zehirlenmesi akut veya kronik alıma bağlı gelişir ve özellikle asit-baz bozukluğu + hiperventilasyon birlikteliğinde akla gelmelidir. Erken dönemde medüller solunum merkezi uyarılır ve primer solunumsal alkaloz gelişir. İlerleyen dönemde mitokondriyal oksidatif fosforilasyon bozulur ve yüksek anyon gapli metabolik asidoz eklenerek karışık asit-baz tablosu oluşur.
Toksisite genellikle ≥150 mg/kg alımda başlar, >300 mg/kg ağır zehirlenme kabul edilir. Tinnitus, bulantı, kusma ve takipne erken bulgulardır. Ağır olgularda hipertermi, bilinç değişikliği, akciğer ödemi ve böbrek yetmezliği görülebilir. Asidemi gelişmesi salisilatin noniyonize fraksiyonunu artırarak SSS toksisitesini ağırlaştırır.
Enterik kaplı preparatlarda emilim gecikebilir ve semptomlar 60 saate kadar ortaya çıkabilir; bu nedenle seri salisilat düzeyi takibi önemlidir. Done nomogramı klinikte sınırlı değer taşır, klinik ve kan gazı daha belirleyicidir.
Tedavide spesifik antidot yoktur; temel yaklaşım sıvı resüsitasyonu ve erken aktif kömürdür. En kritik tedavi idrar alkalinizasyonu (NaHCO₃) ile salisilat atılımını artırmaktır (hedef idrar pH >7.5). Hipokalemi düzeltilmeden alkalinizasyon etkili olmaz.
Hemodiyaliz; ciddi asidoz, akciğer ödemi, böbrek yetmezliği, bilinç bozukluğu veya tedaviye yanıtsızlıkta endikedir.
YDUS püf noktası: Salisilat zehirlenmesinin klasik kan gazı = solunumsal alkaloz + metabolik asidoz birlikteliğidir.
-
646.2.2. Parasetamol Zehirlenmesi
Parasetamol zehirlenmesi, acil tıp ve dahiliye kliniklerinde sıkça karşılaşılan, erken müdahale edilmediğinde karaciğer nakli veya ölümle sonuçlanabilen kritik bir tablodur. İşte konunun özeti ve YDUS (Yandal Uzmanlık Sınavı) açısından en önemli noktalar:
Parasetamol Zehirlenmesi:
-
Parasetamol, dünya genelinde ilaçla ilişkili karaciğer yetmezliğinin ve naklinin en yaygın nedenidir.
-
Toksisite, ilacın normal metabolik yollarının (sülfasyon/glukuronidasyon) doyup, majör kısmının sitokrom P450 (CYP2E1) üzerinden toksik NAPQI'ye dönüşmesiyle başlar.
-
Normalde glutatyon (GSH) ile detoksifiye edilen NAPQI, rezervler tükenince hepatosit proteinlerine bağlanarak Zon 3 (santrilobüler) nekroza yol açar.
-
Erişkinlerde tek seferde 7.5-10 gram veya 150-200 mg/kg üzeri alımlar ciddi hepatotoksisite riski taşır.
-
Kronik alkol kullanımı, CYP450 indüksiyonu ve glutatyon depolarını azaltması nedeniyle toksisite eşiğini düşürür.
-
Klinik seyir 4 evreye ayrılır; Evre 1 (ilk 24 saat) genellikle asemptomatik veya hafif gastrointestinal bulgularla seyreder.
-
Evre 2'de (24-72 saat) sağ üst kadran ağrısı başlar ve karaciğer enzimleri (ALT/AST) yükselmeye başlar.
-
Evre 3 (72-96 saat) fulminan yetmezlik, koagülopati, ensefalopati ve multiorgan yetmezliğinin görüldüğü en tehlikeli dönemdir.
-
Tanıda en kritik adım, alımdan en az 4 saat sonra bakılan serum parasetamol düzeyidir.
-
Rumack-Matthew Nomogramı, yalnızca akut ve tek seferlik alımlarda tedavi kararı vermek için kullanılan temel araçtır.
-
İlk 1-2 saat içinde başvuran hastalarda aktif kömür uygulaması, ilacın emilimini azaltmada oldukça etkindir.
-
Spesifik antidot olan N-asetilsistein (NAC), glutatyon depolarını yenileyerek ve NAPQI'ye doğrudan bağlanarak etki eder.
-
NAC tedavisi, alımdan sonraki ilk 8-10 saat içinde başlandığında hepatoprotektif etkisi maksimumdur.
-
Kronik alımlarda, alım zamanı bilinmeyenlerde veya 24 saati geçmiş vakalarda nomogram geçersizdir; laboratuvar bozukluğu varsa direkt NAC başlanmalıdır.
-
Tedavinin sonlandırılması için parasetamolün saptanamaz düzeye inmesi, INR'nin <2 olması ve enzimlerin düşüşe geçmesi beklenir.
YDUS Açısından Kritik Soru Odakları
Yandal sınavlarında (Gastroenteroloji, Yoğun Bakım veya Nefroloji) bu konu genellikle mekanizma ve nakil kriterleri üzerinden sorgulanır:
-
Toksik Metabolit: NAPQI (N-asetil-p-benzoquinonimin).
-
Enzim Sistemi: CYP2E1 (Alkoliklerde bu enzim indüklenmiştir, risk artar).
-
Nomogram Kısıtlamaları: Kronik alım, geç başvuru (>24 saat) ve uzatılmış salınımlı (ER) formlarda nomogram güvenilir değildir.
-
King's College Kriterleri (Nakil Endikasyonu): Sıvı resüsitasyonuna rağmen pH < 7.3 olması veya aynı anda INR > 6.5, Kreatinin > 3.4 mg/dL ve Evre 3-4 Ensefalopati varlığıdır.
-
NAC Yan Etkisi: IV uygulamada anafilaktoid reaksiyon (non-IgE aracılı) gelişebilir; bu durumda infüzyon durdurulur, antihistaminik sonrası daha yavaş hızda tekrar başlanabilir.
-
-
656.2.3. Beta Blokör Zehirlenmeleri
eta reseptör blokörleri kalp hızını ve miyokard kontraktilitesini azaltarak etki gösterir ve aşırı dozda ciddi kardiyovasküler depresyona yol açarlar. Toksisitenin temel mekanizması hücre içi cAMP ve kalsiyum girişinin azalmasıdır; bunun sonucu bradikardi, hipotansiyon ve düşük kardiyak debi gelişir. En sık klinik tablo bradikardi ve hipotansiyon birlikteliğidir, ağır vakalarda AV blok, kardiyojenik şok ve asistoli görülebilir. Bulgular genellikle ilk 1–4 saat içinde ortaya çıkar ancak yavaş salınımlı preparatlarda gecikebilir. Lipofilik beta blokörler santral sinir sistemine geçerek bilinç değişikliği, koma ve nöbet oluşturabilir. Propranolol sodyum kanal blokajı yaparak QRS genişlemesine ve ventriküler aritmilere neden olabilir. Sotalol ise potasyum kanal blokajı ile QT uzaması ve Torsades de Pointes gelişimine yol açar. Beta blokör zehirlenmesinde hipoglisemi görülebilir ve semptomları maskelenebilir. EKG’de erken bulgular sinüs bradikardisi ve PR uzamasıdır. Tanı öykü, klinik ve EKG ile konur; ilaç düzeyleri tedaviyi yönlendirmez. Tedavide öncelik destek tedavisidir; monitörizasyon, oksijen, IV sıvı ve erken dönemde aktif kömür uygulanır. Bradikardi için atropin denenir ancak çoğu zaman yeterli değildir. Glukagon, adrenerjik agonistler ve yüksek doz insülin-öglisemi tedavisi temel farmakolojik yaklaşımlardır; dirençli olgularda lipid emülsiyonu ve pacing düşünülebilir. Hemodiyaliz yalnızca suda çözünen beta blokörlerde etkilidir.
YDUS açısından sorulabilecekler: bradikardi + hipotansiyon kombinasyonu, propranololde QRS genişlemesi, sotalolde QT uzaması ve torsades riski, antidot olarak glukagon kullanımı ve refrakter şokta yüksek doz insülin tedavisinin bilinmesi.
-
666.2.4 . Kalsiyum Kanal Blokeri Zehirlenmeleri
Kalsiyum kanal blokeri (KKB) zehirlenmesi, ağır hipotansiyon, bradikardi ve kardiyojenik şok ile seyreden, mortalitesi yüksek bir toksikolojik acildir. Toksisite L-tipi kalsiyum kanallarının blokajı sonucu SA-AV nod iletiminin baskılanması, miyokard kontraktilitesinin azalması ve periferik vazodilatasyon gelişmesi ile ortaya çıkar. Non-dihidropiridin ajanlar (özellikle verapamil ve diltiazem) daha belirgin kardiyak depresyon yaparken, dihidropiridinler başlangıçta vazodilatasyon ön plandadır ancak yüksek dozda seçicilik kaybolur. Uzatılmış salınımlı preparatlarda semptomlar gecikerek 16 saate kadar ortaya çıkabilir.
Klinikte hipotansiyon, bradikardi, AV blok ve şok en sık bulgulardır; bilinç değişikliği ve çoklu organ yetmezliği gelişebilir. Pankreastan insülin salınımı baskılandığı için hiperglisemi görülmesi önemli bir ayırıcı tanı ipucudur. Bu özellik beta bloker zehirlenmesinden ayrımda önemlidir (beta blokerlerde hipoglisemi daha sık). Tanı öykü, EKG ve metabolik bulgular ile konur; erken dönemde yakın monitörizasyon şarttır.
Tedavide ABC yaklaşımı, oksijen, IV erişim ve erken hemodinamik destek esastır. Uygun hastalarda aktif kömür uygulanabilir. Kalsiyum glukonat veya kalsiyum klorür ilk destek tedavisidir ancak çoğu zaman tek başına yeterli değildir. En etkili tedavilerden biri yüksek doz insülin-öglisemi tedavisi (HIE) olup miyokardiyal enerji kullanımını artırır. Vazoplejik şokta norepinefrin veya epinefrin tercih edilir. Refrakter olgularda lipid emülsiyonu, geçici pacing veya ECMO gerekebilir.
YDUS açısından sorulabilecekler: hipergliseminin KKB zehirlenmesi lehine olması, en ağır tablonun verapamil/diltiazem ile görülmesi, SR preparatlarda geç başlangıç, temel tedavinin yüksek doz insülin olması ve beta bloker zehirlenmesinden metabolik ayrım noktaları.
-
676.2.5 .Trisiklik (TCA) Antidepresan Zehirlenmeleri
Trisiklik antidepresan (TCA) zehirlenmesi, özellikle kardiyak sodyum kanal blokajına bağlı gelişen ciddi kardiyovasküler ve santral sinir sistemi toksisitesi ile seyreden, mortalitesi yüksek bir zehirlenmedir. TCA’lar norepinefrin ve serotonin geri alımını inhibe ederken toksik dozlarda antikolinerjik, antihistaminik ve alfa-adrenerjik blokaj etkileri de oluşturur. En kritik mekanizma miyokard hızlı sodyum kanallarının blokajıdır ve bu durum QRS genişlemesine, iletim bozukluklarına ve malign aritmilere yol açar. Klinik bulgular genellikle ilk 2–6 saat içinde ortaya çıkar ve erken EKG değerlendirmesi hayat kurtarıcıdır.
Hastalarda antikolinerjik tablo (midriyazis, kuru cilt, taşikardi, ileus), bilinç değişikliği, nöbet ve koma görülebilir. Kardiyak olarak en sık sinüs taşikardisi görülse de hipotansiyon, ventriküler aritmiler ve kardiyak arrest gelişebilir. QRS süresinin >100 ms olması nöbet riskini, >160 ms olması ventriküler aritmi riskini gösterir. aVR’de belirgin R dalgası sodyum kanal blokajının önemli bir ipucudur. Asidoz TCA’nın serbest fraksiyonunu artırarak toksisiteyi ağırlaştırır.
Tedavinin temelini erken ABC yaklaşımı, monitörizasyon ve komplikasyonların hızlı yönetimi oluşturur. Geniş QRS veya hemodinamik instabilite varlığında ilk tercih tedavi sodyum bikarbonattır; amaç QRS’yi daraltmak ve serum pH’ını alkalin aralıkta tutmaktır. Nöbetlerde benzodiazepinler kullanılır, hipotansiyonda sıvı ve gerekirse norepinefrin verilir. Antiaritmiklerden özellikle sınıf IA, IC ve III ajanlardan kaçınılmalıdır. TCA’lar yüksek protein bağlanması ve geniş dağılım hacmi nedeniyle diyalizle temizlenemez. Semptomatik hastalar en az 24 saat yoğun bakım koşullarında izlenmelidir.
YDUS açısından sorulabilecekler: TCA toksisitesinin temel mekanizmasının sodyum kanal blokajı olması, QRS >100 ms’nin tedavi endikasyonu sayılması, antidotun sodyum bikarbonat olması, antikolinerjik klinik triadı, aVR’de R dalgası bulgusu ve antiaritmik ilaçlardan kaçınılması.
-
686.2.6. Barbitürat Zehirlenmelerine Acil Yaklaşım
Barbitürat zehirlenmesi, santral sinir sistemi depresyonu ile seyreden ve en önemli ölüm nedeninin solunum baskılanması olduğu ciddi bir sedatif-hipnotik toksidromdur. Günümüzde kullanım alanı azalmış olsa da fenobarbital antiepileptik, tiyopental ise anestezi indüksiyonunda kullanılmaya devam eder. Barbitüratlar GABA-A reseptöründe klor kanalının açık kalma süresini uzatarak nöronal hiperpolarizasyon ve yaygın SSS depresyonu oluşturur. Klinik tablo hafif sedasyondan derin komaya kadar ilerleyebilir. Solunum merkezi depresyonu hipoventilasyon ve solunum asidozuna yol açar. Periferik vazodilatasyon ve miyokard depresyonu nedeniyle hipotansiyon gelişebilir.
Uzun etkili ajanlarda semptomlar daha uzun sürer ve fenobarbital gibi ilaçlar bazı hastalarda diyalizle uzaklaştırılabilir. Hastalarda hipotermi, azalmış barsak sesleri, bilinç kaybı ve pupiller küçülme görülebilir. Tanıda temel yaklaşım metabolik nedenleri dışlamak ve eşlik eden ilaç alımlarını araştırmaktır. Sedatif toksidromda en kritik nokta hava yolu güvenliğidir çünkü aspirasyon ve apne sık görülür. Barbitüratlar için spesifik antidot yoktur, bu nedenle tedavinin temeli destekleyici yaklaşımdır.
Tedavide ABC yaklaşımı, oksijenizasyon, gerekirse entübasyon ve mekanik ventilasyon ön plandadır. Erken başvuruda aktif kömür uygulanabilir. Hipotansiyon sıvı ve vazopressörlerle, hipotermi aktif ısıtma ile tedavi edilir. Uzun etkili barbitürat zehirlenmesinde seçilmiş olgularda hemodiyaliz düşünülebilir ancak rutin değildir. İdrar alkalinizasyonu güncel yaklaşımda önerilmemektedir. Prognoz uygun yoğun bakım desteği ile genellikle iyidir ancak aspirasyon pnömonisi ve multiorgan yetmezliği gelişebilir.
YDUS açısından sorulabilecekler: antidotun olmaması, temel tedavinin ABC-destek tedavisi olması, GABA-A üzerinden etki mekanizması, en sık ölüm nedeninin solunum depresyonu olması ve fenobarbitalde diyalizin seçilmiş durumlarda kullanılabilmesi.
-
696.3.Uyuşturucular
Opioidler, şiddetli ağrı tedavisinde kullanılan ancak güçlü öforik etkileri nedeniyle sık kötüye kullanılan ilaçlardır. Doğal (morfin, kodein), yarı sentetik (eroin, oksikodon) ve sentetik (fentanil, metadon, tramadol) formları bulunur. Etkilerini başlıca μ (mü) opioid reseptörleri üzerinden göstererek analjezi, sedasyon, miyozis ve solunum depresyonu oluştururlar. Doz aşımında en kritik ve ölümcül mekanizma solunum merkezinin baskılanmasıdır.
Opioid toksisitesinin klasik klinik triadı koma + miyozis + solunum depresyonu şeklindedir. Hastalarda hipoventilasyon, bilinç kaybı, azalmış barsak sesleri, hipotansiyon ve bradikardi görülebilir. Ayırıcı tanıda sedatif-hipnotik zehirlenmeleri, hipoglisemi, klonidin, alkol ve santral sinir sistemi olayları düşünülmelidir. Tanıda klinik değerlendirme esastır ve bilinç değişikliği olan her hastada kan şekeri mutlaka kontrol edilmelidir.
Tedavinin temelini hava yolu güvenliği ve ventilasyon desteği oluşturur. Spesifik antidot naloksondur ve opioid reseptör antagonisti olarak solunum depresyonunu hızla geri çevirir. Başlangıçta düşük doz verilerek solunum geri kazandırılacak şekilde titre edilmesi önerilir. Naloksonun etki süresi çoğu opioidden kısa olduğu için rekürren solunum depresyonu açısından hastalar gözlenmelidir. Güçlü sentetik opioidlerde daha yüksek doz gereksinimi olabilir. Destek tedavisi ve monitörizasyon mutlaka sürdürülmelidir.
YDUS açısından sorulabilecekler: opioid toksidrom triadı, en sık ölüm nedeninin solunum depresyonu olması, antidotun nalokson olması, naloksonun kısa etkili olması nedeniyle yeniden toksisite riski ve μ reseptör aracılı etki mekanizması.
-
706.4. Alkol Zehirlenmeleri
Metanol, izopropanol ve etilen glikol; acilde birlikte sorulan “toksik alkoller” grubunu oluşturur ve YDUS’ta en sık birbirinden ayırt ettirme şeklinde sorulur. Metanol zehirlenmesinde asıl toksisite karaciğerde oluşan formik asitten kaynaklanır. Formik asit mitokondriyal solunumu inhibe ederek anyon açıklı metabolik asidoz ve özellikle optik sinir hasarı oluşturur. Klinik olarak latent dönem sonrası görme bulanıklığı, “sisli görme”, santral skotom ve körlük gelişmesi tipiktir. Görme bulguları + ağır asidoz birlikteliği metanol için çok karakteristiktir.
İzopropanol zehirlenmesi diğer toksik alkollerden farklıdır çünkü toksik metaboliti asetondur ve asidoz olmadan ketoz oluşturur. Güçlü bir SSS depresanıdır; belirgin sarhoşluk, koma ve asetona bağlı meyvemsi koku görülür. Laboratuvarda osmolar açık artabilir ancak anyon açığı artmaz. Ayrıca asetona bağlı yalancı kreatinin yüksekliği önemli bir sınav ipucudur. Tedavisi çoğunlukla destek tedavisidir; ADH blokajı (fomepizol/etanol) verilmez.
Etilen glikol ise antifriz alımı sonrası görülür ve metabolitleri (özellikle glikolik ve oksalik asit) ciddi metabolik asidoz ve böbrek hasarına yol açar. Oksalik asit kalsiyumla birleşerek kalsiyum oksalat kristalleri oluşturur; hipokalsemi ve akut tübüler nekroz gelişebilir. Klinik seyir evreler hâlindedir: erken sarhoşluk, ardından kardiyopulmoner dönem ve 24–72 saat içinde renal yetmezlik. İdrarda zarf veya iğne şeklinde kristaller tanı açısından önemli ipucudur.
Tanıda ortak nokta; erken dönemde osmolar açık artışı, geç dönemde ise toksik metabolitlere bağlı anyon açıklı metabolik asidoz gelişmesidir (izopropanol hariç). Tedavide temel yaklaşım ABC stabilizasyonu, asidozun düzeltilmesi ve alkol dehidrogenaz inhibisyonudur. Metanol ve etilen glikolde ilk tercih antidot fomepizoldür; yoksa etanol kullanılabilir. Ağır asidoz, görme kaybı, böbrek yetmezliği veya yüksek toksik alkol düzeylerinde hemodiyaliz endikedir.
YDUS açısından ne sorulabilir:
-
Metanol → görme kaybı + putaminal nekroz + formik asit
-
İzopropanol → asidoz olmadan ketoz (ayırt ettirici)
-
Etilen glikol → kalsiyum oksalat kristalleri + renal yetmezlik
-
Osmolar açık erken, anyon açıklı asidoz geç bulgu
-
Metanol & etilen glikolde antidot → fomepizol
-
İzopropanolde antidot verilmemesi (sadece destek tedavisi).
-
-
716.5.1.Karbonmonoksit Zehirlenmesi
Karbonmonoksit (CO) zehirlenmesi, renksiz ve kokusuz bir gaz olan CO’nun inhalasyonu sonrası gelişen ve doku hipoksisine yol açan önemli bir acil durumdur. CO, hemoglobine oksijenden yaklaşık 240 kat daha yüksek afiniteyle bağlanarak karboksihemoglobin (COHb) oluşturur ve dokulara oksijen bırakılmasını engeller. Ayrıca oksihemoglobin disosiasyon eğrisini sola kaydırarak hücresel hipoksiyi derinleştirir. En sık maruziyet kapalı alanlarda soba, şofben, jeneratör ve araç egzozu gibi tam yanmayan karbon kaynaklarıyla olur.
Klinik tablo genellikle nonspesifiktir; baş ağrısı, baş dönmesi, halsizlik, bulantı ve konfüzyon erken bulgulardır. İleri olgularda senkop, nöbet, koma ve kardiyak iskemi gelişebilir. Bazal gangliyonlar, özellikle globus pallidus, hipoksiye en duyarlı bölgelerden biridir. Laktik asidoz veya açıklanamayan bilinç değişikliği olan hastalarda CO zehirlenmesi mutlaka düşünülmelidir. Gebelerde fetal hemoglobinin CO’ya afinitesi yüksek olduğu için fetal risk daha fazladır.
Tanı, uyumlu öykü ile birlikte kan gazında ölçülen yüksek COHb düzeyiyle konur. Standart pulse oksimetre güvenilir değildir çünkü COHb ile oksihemoglobini ayırt edemez ve oksijen satürasyonunu yalancı yüksek gösterebilir. Bu nedenle ko-oksimetre kullanımı gereklidir. Venöz ve arteriyel COHb ölçümleri klinik açıdan benzerdir.
Tedavinin temeli hastayı maruziyet ortamından uzaklaştırmak ve hemen %100 normobarik oksijen vermektir. Oda havasında COHb yarı ömrü 3–4 saatken, %100 oksijenle yaklaşık 1 saate iner; hiperbarik oksijen tedavisi ile daha da kısalır. Hiperbarik oksijen; ağır nörolojik bulgu, ciddi asidoz, kardiyak iskemi veya yüksek COHb düzeylerinde tercih edilir. Tedavi, hasta asemptomatik olana ve COHb güvenli düzeye düşene kadar sürdürülür.
Uzun dönem komplikasyonlar arasında hafıza bozukluğu, parkinsonizm, bilişsel gerileme ve nöropsikiyatrik sekeller bulunur. Bu nedenle özellikle ağır olgular takip gerektirir.
YDUS açısından ne sorulabilir:
-
CO’nun Hb’ye O₂’den 240 kat fazla bağlanması
-
Oksihemoglobin eğrisinin sola kayması → doku hipoksisi
-
Pulse oksimetrenin yalancı normal göstermesi
-
En duyarlı beyin bölgesi: globus pallidus
-
Tedavide ilk basamak %100 oksijen
-
HBO endikasyonları: COHb >%25 (gebede >%15), nörolojik bulgu, kardiyak iskemi, ağır asidoz.
-
-
726.5.2.Siyanür Zehirlenmesi
Siyanür zehirlenmesi, hücresel düzeyde oksijen kullanımını engelleyen ve dakikalar içinde ölümcül olabilen en hızlı etkili toksikolojik acillerden biridir. Siyanür; yangın dumanı inhalasyonu, endüstriyel maruziyetler, bazı çekirdekli meyveler ve sodyum nitroprussid gibi ilaçlar aracılığıyla vücuda solunum, cilt veya gastrointestinal yol ile girer. Temel etki mekanizması mitokondride sitokrom oksidaz enzimini inhibe ederek oksidatif fosforilasyonu durdurmasıdır. Bu nedenle dokular oksijen varlığına rağmen oksijeni kullanamaz ve “histotoksik hipoksi” gelişir. Hücreler anaerobik metabolizmaya geçer ve ciddi laktik asidoz ortaya çıkar. Klinik olarak erken dönemde baş ağrısı, anksiyete, taşikardi ve takipne görülürken ilerleyen evrede nöbet, koma ve kardiyovasküler kollaps gelişir. Hastalarda klasik olarak kiraz kırmızısı cilt rengi görülebilir çünkü venöz kanda oksijen tüketimi azalmıştır. Tanı çoğunlukla klinik şüphe ile konur ve laboratuvar sonucu beklenmeden tedavi başlanmalıdır. Yüksek anyon açıklı metabolik asidoz ve laktat >8 mmol/L önemli tanısal ipuçlarıdır. Tedavide ilk adım %100 oksijen verilmesi ve destek tedavisidir. En önemli antidot hidroksikobalamin olup siyanürü bağlayarak B12’ye dönüştürür; sodyum tiyosülfat ise detoksifikasyonu hızlandırır. Yangın ilişkili olgularda eşlik eden karbonmonoksit zehirlenmesi nedeniyle nitritler dikkatle kullanılmalı veya tercih edilmemelidir. Erken antidot uygulaması mortaliteyi belirgin azaltır.
YDUS açısından ne sorulabilir?
-
Histotoksik hipoksi mekanizması (sitokrom oksidaz inhibisyonu)
-
Laktat yüksekliğinin tanısal değeri (>8 mmol/L)
-
Kiraz kırmızısı cilt mekanizması
-
Yangın hastasında CO + siyanür birlikteliği
-
İlk tercih antidotun hidroksikobalamin olması
-
Nitritlerin yangın olgularında neden riskli olduğu
-
Laboratuvar sonucu beklenmeden tedavi başlanması prensibi
-
-
736.5.3.Alüminyum Fosfit Zehirlenmeleri
Alüminyum fosfit zehirlenmesi, özellikle tarım sektöründe kullanılan fumigant tabletlerin alınması sonrası gelişen ve mortalitesi çok yüksek olan bir toksikolojik acildir. Madde nem veya mide asidi ile temas ettiğinde hızla fosfin gazı açığa çıkar ve bu gaz kısa sürede sistemik dolaşıma geçer. Fosfin, mitokondride sitokrom c oksidazı inhibe ederek oksidatif fosforilasyonu durdurur ve hücresel hipoksiye neden olur. Enerji üretiminin bozulması sonucu ağır laktik asidoz gelişir ve çoklu organ yetmezliği ortaya çıkar. En belirgin hedef organ kalptir; toksik miyokardit, ölümcül ventriküler aritmiler ve dirençli hipotansiyon sık görülür. Hastalar genellikle bulantı, kusma, karın ağrısı ve hızla gelişen şok tablosu ile başvurur. Klinik kötüleşme hızlıdır ve erken dönemde kardiyovasküler kollaps gelişebilir. Tanı çoğunlukla öyküye dayanır; nefeste veya mide içeriğinde fosfin varlığını gösteren gümüş nitrat testinde kağıdın siyahlaşması destekleyicidir. Spesifik antidotu yoktur ve tedavinin temelini agresif destek tedavisi oluşturur. Erken sıvı tedavisi, vazopressörler ve metabolik asidozun düzeltilmesi hayati önem taşır. Ağır olgularda ECMO veya mekanik dolaşım desteği gerekebilir. Mortalite oldukça yüksektir ve prognozu en çok belirleyen faktör dirençli şok gelişimidir.
YDUS açısından ne sorulabilir?
-
Nem/HCl ile temas sonrası fosfin gazı açığa çıkması
-
Sitokrom c oksidaz inhibisyonu → hücresel hipoksi mekanizması
-
Spesifik antidotunun olmaması
-
En sık ölüm nedeninin kardiyotoksisite ve dolaşım kollapsı olması
-
Şiddetli laktik asidozun prognostik önemi
-
Gümüş nitrat testinin tanısal ipucu olması
-
Tedavinin temelinin agresif destek tedavisi olması
-
-
746.5.4.Koroziv Madde İçimi
Koroziv (kostik) madde alımı, özellikle ev temizlik ürünlerinin kazara veya intihar amacıyla içilmesi sonrası gelişen ve üst gastrointestinal sistemi ciddi şekilde etkileyen acil bir tablodur. Hasarın şiddeti maddenin pH’ı, konsantrasyonu, miktarı ve temas süresine bağlıdır. Alkali maddeler likefaksiyon nekrozu oluşturarak dokuların derinine ilerler ve en ağır özofagus hasarına neden olurken, asitler koagülasyon nekrozu yaparak daha yüzeyel hasar oluşturur ancak mide ve piloru daha sık etkiler. Klinik olarak hipersalivasyon, disfaji, odinofaji, hematemez ve solunum sıkıntısı görülebilir; ağızda lezyon olmaması ciddi iç hasarı dışlamaz. En önemli erken riskler hava yolu ödemi ve perforasyondur. Tanıda temel yaklaşım klinik değerlendirme olup perforasyon şüphesinde direkt grafilerle serbest hava araştırılır. Endoskopi altın standarttır ve genellikle ilk 24–48 saat içinde yapılmalıdır. Yanık derecesi Zargar sınıflaması ile belirlenir ve özellikle Evre IIb sonrası striktür gelişme riski yüksektir. Tedavide havayolu güvenliği, NPO bırakma ve sıvı resüsitasyonu esastır. Kusturma, nötralizasyon girişimi ve aktif kömür uygulanması kesinlikle önerilmez çünkü hasarı artırabilir. PPI tedavisi sıklıkla başlanır; antibiyotik yalnızca komplikasyon şüphesinde kullanılır. Uzun dönemde en sık komplikasyon özofagus striktürü olup yıllar sonra skuamöz hücreli kanser riski artar.
YDUS açısından ne sorulabilir?
-
Alkali → likefaksiyon nekrozu / Asit → koagülasyon nekrozu ayrımı
-
Ağızda lezyon olmamasının ciddi hasarı dışlamaması
-
Endoskopinin ilk 24–48 saatte yapılması (altın standart)
-
Nötralizasyon, kusturma ve aktif kömürün kontrendike olması
-
Stridor varlığında erken havayolu güvenliği gerekliliği
-
En sık geç komplikasyonun özofagus striktürü olması
-
Uzun dönemde özofagus kanseri risk artışı
-
-
756.5.5.Toksik İnhalasyonlara Genel Yaklaşım
Toksik inhalasyonlar; gaz, duman, buhar veya partiküllerin solunum yoluyla alınması sonucu gelişen ve üst solunum yolu irritasyonundan ARDS’ye kadar uzanan geniş bir klinik tablo oluşturur. Klinik şiddeti belirleyen en önemli faktör gazın suda çözünürlüğüdür. Yüksek çözünürlüklü gazlar (amonyak, sülfür dioksit) üst solunum yollarında erken irritasyon yapar ve hastalar hızla ortamdan uzaklaşır. Düşük çözünürlüklü gazlar (fosgen, azot dioksit) ise belirgin erken irritasyon yapmadan alveollere kadar ulaşır ve semptomlar saatler sonra ortaya çıkar. Bu nedenle başlangıçta hafif görünen hastalarda gecikmiş pulmoner ödem gelişebilir.
Partikül boyutu küçüldükçe distal hava yollarına ulaşma ihtimali artar. Klor gazı orta çözünürlüklüdür ve hem üst hem alt hava yollarını etkileyebilir. Hidrojen sülfür hücresel solunumu bozarak sitotoksik hipoksi oluşturur. Azot dioksit maruziyeti “silo doldurucusu hastalığı” ile ilişkilidir ve haftalar sonra BOOP gelişebilir. Fosgen ise ciddi alveoler hasar ve ağır akciğer ödemi yapabilir. Klinik olarak dispne, öksürük, hipoksemi ve ağır vakalarda pembe köpüklü balgam görülür. Üst hava yolu tutulumu varsa stridor gelişebilir ve erken entübasyon gerekebilir.
Tedavinin temeli hastayı maruziyetten uzaklaştırmak, oksijen vermek ve destek tedavisidir. Bronkospazmda beta-2 agonistler kullanılır; steroidler seçilmiş olgularda tercih edilir.
✅ YDUS açısından ne sorulur?
-
Gazın çözünürlüğüne göre hasar yeri (ÜSY vs alveol)
-
Gecikmiş pulmoner ödem yapan ajan (Azot dioksit, fosgen)
-
“Silo temizliği → NO₂” eşleştirmesi
-
İlk yaklaşım: oksijen + havayolu güvenliği
-
Erken irritasyon yapan vs sinsi seyreden gaz ayrımı.
-
-
766.5.6.Çamaşır Suyu Toksisitesi
Sodyum hipoklorit (çamaşır suyu), yaygın kullanılan oksidan özellikte koroziv bir temizlik maddesidir ve en sık yanlış karışımlar sonrası toksisiteye yol açar. Dokularla temas ettiğinde hipokloröz asit ve serbest oksijen radikalleri oluşturarak hücresel proteinleri parçalar ve kimyasal irritasyon meydana getirir. Özellikle tuz ruhu ile karıştırıldığında klor gazı, amonyak ile karıştırıldığında ise kloramin gazı açığa çıkar; bu gazlar ciddi solunum yolu hasarına neden olur. Maruziyet en sık kapalı alan temizliği sırasında inhalasyon yoluyla gerçekleşir. Klinik tablo; öksürük, boğazda yanma, dispne, wheezing ve ağır vakalarda pulmoner ödem veya solunum yetmezliği şeklindedir. Oral alımlarda genellikle hafif GİS irritasyonu görülse de aspirasyon ciddi komplikasyonlara yol açabilir. Tanı çoğunlukla kliniktir ve maruziyet öyküsü önemlidir. Spesifik antidotu yoktur; tedavi dekontaminasyon ve destek tedavisidir. Göz ve cilt teması bol suyla yıkama gerektirir. Oral alımda kusturma, gastrik lavaj ve aktif kömür uygulanmaz; küçük miktarda su veya süt verilebilir. Solunum semptomlarında oksijen ve bronkodilatörler uygulanır. Klor gazı inhalasyonunda nebülize sodyum bikarbonat solunum yolu irritasyonunu azaltmak için tercih edilir.
YDUS açısından ne sorulabilir?
-
Çamaşır suyu + asit → klor gazı / + amonyak → kloramin gazı
-
Toksisitenin en sık inhalasyon yoluyla gelişmesi
-
Spesifik antidot olmaması (destek tedavisi)
-
Kusturma, aktif kömür ve gastrik lavajın kontrendike olması
-
Oküler maruziyette ≥15–20 dk irrigasyon
-
Klor gazı inhalasyonunda nebülize sodyum bikarbonat tedavisi (klasik sınav noktası)
-
-
776.5.7.Sodyum Kanal Bloker Toksikolojisi
Sodyum kanal blokörü toksisitesi en sık trisiklik antidepresanlar, sınıf 1 antiaritmikler ve lokal anesteziklerin doz aşımı sonrası gelişen hayatı tehdit edici bir tablodur. Temel mekanizma kardiyak miyositlerde faz-0 depolarizasyonunun yavaşlamasıdır ve bunun sonucu iletim gecikmesi oluşur. En tipik bulgu EKG’de QRS genişlemesidir ve malign ventriküler aritmi riski artar. Bu ilaçlar aynı zamanda santral sinir sisteminde GABA inhibisyonu yaparak nöbetlere neden olabilir. Asidoz gelişmesi ilacın serbest fraksiyonunu artırarak toksisiteyi belirgin şekilde ağırlaştırır.
Klinikte mental durum değişikliği, antikolinerjik bulgular (midriyazis, kuru cilt), hipotansiyon ve nöbetler görülebilir. Tanıda en kritik adım erken EKG çekilmesidir. QRS >100 ms olması ciddi toksisite göstergesidir; aVR’de terminal R dalgası ve Brugada benzeri görünüm görülebilir. Tedavide ilk yaklaşım ABC stabilizasyonudur. Sodyum bikarbonat tedavinin temelidir ve QRS genişlemesi veya aritmi varlığında bolus uygulanır. Amaç serum alkalinizasyonu ile sodyum yükü sağlayarak kanal blokajını azaltmaktır. Nöbetlerde benzodiazepinler tercih edilir, fenitoin kullanılmaz. Ağır lipofilik ilaç toksisitelerinde lipid emülsiyon tedavisi uygulanabilir. Hipotansiyonda norepinefrin tercih edilir.
YDUS açısından ne sorulur?
-
QRS genişlemesi yapan ilaç zehirlenmesi → sodyum kanal blokajı
-
TCA doz aşımı + QRS >100 ms → ilk tedavi sodyum bikarbonat
-
Nöbette benzodiazepin, fenitoin kontrendike
-
Asidozun toksisiteyi artırması
-
Lokal anestezik toksisitesinde lipid emülsiyon tedavisi
-
-
786.5.8.Striknin Toksitesi
Striknin, Strychnos nux-vomica bitkisinden elde edilen güçlü bir nörotoksik alkaloiddir ve günümüzde en çok yasa dışı maddelere karıştırılması sonrası zehirlenme şeklinde görülür. Temel etki mekanizması omurilikteki glisin reseptörlerini kompetitif olarak inhibe etmesidir. Glisin inhibitör bir nörotransmitter olduğu için baskılanması yaygın motor nöron hiperaktivitesine yol açar. Bu nedenle hastalarda bilinç korunmasına rağmen şiddetli ve ağrılı kas spazmları ortaya çıkar.
Klinik tablo genellikle alımdan 15–30 dakika sonra başlar ve en karakteristik bulgu uyanık nöbetlerdir; yani hasta bilinç açıkken jeneralize kasılmalar yaşar. En küçük uyaranın bile yeni spazm atağını tetiklemesi tipiktir. Opistotonus, risus sardonicus ve trismus sık görülür. Post-iktal dönem olmaması epilepsiden ayırıcı tanıda önemlidir. Ölüm çoğunlukla solunum kaslarının tetanik kasılması ve gelişen hipoksi nedeniyle olur.
Tanı çoğunlukla kliniktir; laboratuvar testleri destekleyicidir. Şiddetli kas aktivitesine bağlı rabdomiyoliz, hiperkalemi ve laktik asidoz gelişebileceği için metabolik takip gereklidir. Tedavide spesifik antidot yoktur; temel yaklaşım uyaran azaltılması, sedasyon ve hava yolu güvenliğidir. İlk basamak tedavi benzodiazepinlerdir; dirençli olgularda propofol veya barbitüratlar kullanılabilir. Entübasyon gerekirse non-depolarizan kas gevşeticiler tercih edilir.
YDUS açısından ne sorulabilir?
-
Bilinç açık + postiktal dönem yok → striknin zehirlenmesi ipucu
-
Mekanizma → glisin reseptör antagonizması
-
Uyaranla tetiklenen spazmlar ve opistotonus
-
Tedavide ilk seçenek → benzodiazepin
-
-
796.6. Deniz Canlıları & Balık Zehirlenmeleri
Tetradotoksin (TTX), balon balığında bulunan ve ısıya dayanıklı olan güçlü bir nörotoksindir; pişirme ile etkisini kaybetmez. Toksin özellikle karaciğer, gonad ve bağırsak dokusunda yoğunlaşır. Temel etki mekanizması voltaj kapılı sodyum kanallarını bloke etmesidir, böylece aksiyon potansiyeli oluşamaz ve sinir iletimi durur. Bunun sonucu olarak hastada hızlı gelişen flasid paralizi ortaya çıkar. Klinik genellikle balık tüketiminden sonraki ilk 30–40 dakika içinde başlar.
İlk bulgu çoğu zaman dudak ve dil çevresinde parestezidir; ardından kas güçsüzlüğü ve ilerleyici paralizi gelişir. Önemli bir YDUS ipucu, hastanın bilinci açıkken paralizinin ilerlemesidir. Hastalık ilerledikçe disfaji, dizartri ve refleks kaybı görülür. En ağır evrede solunum kasları etkilenir ve ventilasyon durabilir. Tanı büyük ölçüde öykü ve klinik tabloya dayanır; hızlı bir laboratuvar testi yoktur. Spesifik antidot bulunmadığından tedavi destekleyicidir.
Acil yaklaşımda en kritik adım erken hava yolu güvenliğidir; çünkü mortaliteyi belirleyen temel faktör solunum yetmezliğidir. Erken entübasyon ve mekanik ventilasyon hayat kurtarıcıdır. Toksin renal yolla atıldığı için destek tedavisi önemlidir.
✅ YDUS açısından ne sorulabilir?
-
Mekanizma → Na⁺ kanal blokajı
-
Bilinç açık + ilerleyici paralizi
-
Isıya dayanıklı toksin (pişirme etkisiz)
-
Antidot yok → destek tedavisi
-
Ölüm nedeni → solunum kas paralizisi
-
-
806.7. Bitki ve Doğal Toksin Zehirlenmeleri
-
816.8. Pestisit, İnsektisit & Tarımsal Zehirlenmeler
Organofosfat ve karbamatlar, tarımda yaygın kullanılan insektisitler olup asetilkolinesteraz inhibisyonu yaparak kolinerjik kriz oluştururlar. Organofosfatlar enzimi irreversibl, karbamatlar ise reversibl inhibe eder. Asetilkolin birikimi sonucu muskarinik, nikotinik ve santral sinir sistemi bulguları birlikte görülür. En tipik muskarinik bulgular SLUDGE/DUMBELS tablosudur: salivasyon, lakrimasyon, diyare, emezis, bronkore ve miyozis. Nikotinik etkiler kas fasikülasyonu, kas güçsüzlüğü ve paralizi ile karakterizedir. MSS etkileri ajitasyon, konfüzyon, nöbet ve koma şeklinde ortaya çıkabilir. En sık ölüm nedeni bronkore, bronkospazm ve solunum kas paralizisine bağlı solunum yetmezliğidir.
Tanı çoğunlukla kliniktir ve laboratuvar sonucu beklenmeden tedavi başlanmalıdır. Psödokolinesteraz düzeyi düşük bulunabilir ancak tedaviyi geciktirmemelidir. İlk yaklaşım dekontaminasyon ve sağlık personelinin korunmasıdır. Tedavinin temelini atropin (muskarinik etkileri düzeltir) ve pralidoksim (PAM) oluşturur; PAM, enzim “yaşlanma” gelişmeden erken verilmelidir. Nöbetlerde benzodiazepinler tercih edilir. Entübasyon gereken hastalarda süksinilkolin kullanılmamalıdır çünkü etkisi uzar. Karbamat zehirlenmeleri genellikle daha kısa süreli ve daha hafif seyirlidir.
YDUS açısından ne sorulabilir?
-
Organofosfat = irreversibl, karbamat = reversibl AChE inhibisyonu
-
SLUDGE / DUMBELS bulguları (özellikle miyozis + bronkore)
-
Tedavide ilk hedef → akciğerlerin kuruması (atropinizasyon)
-
Pralidoksim yalnızca aging öncesi etkili
-
Entübasyonda süksinilkolin kontrendike
-
Ölüm nedeni → solunum yetmezliği
-
Piretroidlerde kolinesteraz normal, antidot yok, Na kanal etkisi
-
Bölüm 7: Dahili Aciller (Güncelleniyor)
-
827.1.1. Diyabetik Ketoasidoz (DKA)
Diyabetik ketoasidoz (DKA), insülin eksikliği ve karşı düzenleyici hormon artışı sonucu gelişen; hiperglisemi, ketozis ve yüksek anyon açıklı metabolik asidoz ile karakterize akut diyabet komplikasyonudur. En sık Tip 1 diyabette görülse de enfeksiyon, travma, MI veya insülin atlanması gibi stres durumlarında Tip 2 diyabette de ortaya çıkabilir. İnsülin eksikliği hepatik glukoz üretimini artırırken periferik kullanım azalır ve belirgin hiperglisemi gelişir. Artmış lipoliz sonucu serbest yağ asitleri keton cisimlerine dönüşür ve metabolik asidoz oluşur. Hiperglisemi osmotik diüreze yol açarak ciddi sıvı ve elektrolit kaybına neden olur.
Hastalar genellikle poliüri, polidipsi, bulantı-kusma ve karın ağrısı ile başvurur; muayenede dehidratasyon, taşikardi ve Kussmaul solunumu tipiktir. Nefeste aseton kokusu önemli bir ipucudur. Tanı; glukoz >250 mg/dL, ketonemi/ketonüri ve pH <7,30 veya HCO₃ <15 olmasıyla konur. Serum potasyumu başlangıçta normal ya da yüksek görünse de total vücut potasyumu eksiktir. Tedavinin temelini hızlı sıvı replasmanı, IV insülin infüzyonu ve dikkatli potasyum yönetimi oluşturur. Potasyum <3,3 mEq/L ise insülin başlanmadan önce mutlaka potasyum verilmelidir. Glukoz 250 mg/dL altına düşünce dekstroz eklenerek insüline devam edilir. Bikarbonat genellikle gerekmez ve sadece çok ağır asidozda düşünülür. En ciddi komplikasyonlardan biri serebral ödemdir ve özellikle mental durum değişikliğinde akılda tutulmalıdır.
YDUS açısından ne sorulabilir?
-
DKA triadı → hiperglisemi + ketozis + metabolik asidoz
-
En sık tetikleyici → enfeksiyon ve insülin atlanması
-
Kussmaul solunumu ve aseton kokusu
-
Serum K⁺ normal görünse bile total potasyum eksikliği
-
K⁺ <3,3 ise insülin başlanmaz (en klasik soru)
-
İlk tedavi → sıvı resüsitasyonu (%0,9 NaCl)
-
Glukoz <250 olunca dekstroz eklenmesi
-
Bikarbonat rutin verilmez
-
Öglisemik DKA (SGLT2 inhibitörleri)
-
En korkulan komplikasyon → serebral ödem
-
-
837.1.2.Hiperosmolar Hiperglisemik Durum (HHD)
Hiperosmolar hiperglisemik durum (HHD), diyabetin akut ve hayatı tehdit eden komplikasyonlarından biridir ve genellikle Tip 2 diyabetli yaşlı hastalarda görülür. Temel özellikleri çok ağır hiperglisemi, belirgin hiperosmolarite ve ciddi dehidratasyon olup belirgin ketoasidoz genellikle yoktur. İnsülin tamamen yok değildir; mevcut insülin ketogenezi baskıladığı için DKA’daki gibi belirgin asidoz gelişmez. Kan glukozu çoğu zaman 600 mg/dL’nin üzerindedir ve efektif osmolarite 320 mOsm/kg’ı aşar.
Hiperglisemiye bağlı osmotik diürez ciddi su ve elektrolit kaybına yol açar; su kaybı DKA’ya göre daha fazladır ve 6–9 litreye ulaşabilir. Yaşlı hastalarda susama mekanizmasının bozulması dehidratasyonu ağırlaştırır. Klinik genellikle günler-haftalar içinde gelişir; poliüri, polidipsi, halsizlik ve ilerleyici bilinç bozukluğu görülür. Kussmaul solunumu ve belirgin aseton kokusu genellikle bulunmaz. Artmış serum osmolaritesi nedeniyle konfüzyon, fokal nörolojik bulgular ve koma sık görülür. Mortalitesi DKA’dan belirgin şekilde daha yüksektir.
Tanıda glukoz >600 mg/dL, efektif osmolarite >320 mOsm/kg, pH >7,3 ve HCO₃ >18 mEq/L tipiktir. Tedavinin temelini agresif sıvı replasmanı oluşturur ve çoğu hastada yalnız hidrasyon bile glukozu düşürür. İnsülin tedavisi DKA’ya göre daha düşük doz ve daha geç başlanır çünkü hızlı osmolarite düşüşü serebral ödem riskini artırır. Total vücut potasyumu azalmış olduğundan elektrolitler yakından izlenmelidir. Glukoz düşüşü kontrollü olmalı ve yaklaşık 250–300 mg/dL civarında tutulacak şekilde yönetilmelidir. En önemli komplikasyonlar tromboz, böbrek yetmezliği ve serebral ödemdir.
✅ YDUS açısından ne sorulabilir?
-
HHD → çok yüksek glukoz (>600) + hiperosmolarite (>320) + minimal ketoz
-
En sık hasta profili → yaşlı Tip 2 DM
-
DKA’dan fark → Kussmaul yok, belirgin asidoz yok
-
En önemli patoloji → ağır dehidratasyon
-
İlk tedavi → sıvı resüsitasyonu (insülinden önce)
-
Glukoz hızlı düşürülmez (serebral ödem riski)
-
Mortalitesi DKA’dan daha yüksek
-
Nörolojik bulgular osmolarite ile ilişkili
-
Total potasyum eksikliği vardır
-
En sık tetikleyici → enfeksiyon
-
-
847.1.3.Hipoglisemi
Hipoglisemi, acil serviste bilinç değişikliği ve nörolojik semptomların en sık geri dönüşümlü nedenlerinden biridir ve her hastada erken dönemde dışlanması gerekir. Klinik olarak genellikle kan glukozunun 70 mg/dl altına düşmesi uyarı eşiği kabul edilir, ancak semptomlar hastanın metabolik adaptasyonuna göre değişebilir. Tanı Whipple triadı ile konur: düşük glukoz düzeyi, uyumlu semptomlar ve glukoz verilince düzelme. Bulgular otonomik (terleme, çarpıntı, tremor) ve nöroglikopenik (konfüzyon, nöbet, koma, fokal defisit) olarak iki grupta değerlendirilir. En sık neden diyabet tedavisine bağlı insülin veya sülfonilüre kullanımına bağlı göreceli insülin fazlalığıdır. Diyabet dışı hastalarda alkol, sepsis, karaciğer yetmezliği ve adrenal yetmezlik önemli nedenlerdir. Beynin glukoz depolayamaması nedeniyle uzamış hipoglisemi kalıcı nörolojik hasara yol açabilir. Tanıda ilk adım parmak ucu kan şekeri ölçümüdür. Tedavide amaç glukozu hızlı şekilde düzeltmek ve tekrarını önlemektir. Bilinci açık hastaya oral hızlı karbonhidrat, bilinç kapalı hastaya IV dekstroz verilir; hastane öncesinde glukagon uygulanabilir. Sülfonilüreye bağlı tekrarlayan hipoglisemilerde oktreotid düşünülebilir. Taburculuk kararı verilirken tekrarlama riski mutlaka değerlendirilmelidir.
YDUS açısından ne sorulabilir?
-
Whipple triadı bileşenleri
-
Bilinç değişikliğinde ilk yapılacak işlem: parmak ucu kan şekeri
-
Otonomik vs nöroglikopenik semptom ayrımı
-
En sık neden: insülin/sülfonilüre kullanımı
-
Metforminin tek başına nadiren hipoglisemi yapması
-
Alkolün glukoneogenezi inhibe ederek hipoglisemi yapması
-
Bilinci kapalı hastada ilk tedavi: IV dekstroz
-
Sülfonilüre ilişkili dirençli hipoglisemide oktreotid kullanımı
-
Uzamış hipogliseminin en önemli komplikasyonu: kalıcı beyin hasarı
-
Taburculuk kararında tekrarlama riskinin değerlendirilmesi
-
-
857.2.1. Tiroid Hastalıkları
Tirotoksikoz, dolaşımdaki T3 ve T4 hormonlarının artmasına bağlı gelişen hipermetabolik klinik tablo olup en sık nedeni Graves hastalığıdır. Hastalar genellikle kilo kaybı, sıcak intoleransı, çarpıntı, tremor ve anksiyete ile başvurur; yaşlılarda ise apatik hipertiroidizm şeklinde silik bulgular görülebilir. Tanıda en duyarlı test baskılanmış TSH düzeyidir ve ardından serbest T4-T3 ölçümü yapılır. Kardiyovasküler etkiler özellikle önemlidir çünkü taşikardi ve atriyal fibrilasyon sık görülen komplikasyonlardır.
Tiroid fırtınası, tirotoksikozun yaşamı tehdit eden dekompanse formudur ve yüksek ateş, ajitasyon, taşikardi ve mental durum değişikliği ile karakterizedir. Tedavide ilk basamak semptom kontrolü için beta bloker verilmesidir. Hormon sentezini baskılamak için metimazol tercih edilirken, tiroid fırtınasında ve gebeliğin ilk trimesterinde PTU kullanılır. Radyoaktif iyot tedavisi kalıcı tedavi seçeneklerinden biridir ancak gebelikte kontrendikedir.
Miyastenia gravis ise nöromüsküler kavşakta otoimmün antikorlar nedeniyle gelişen, eforla artan ve dinlenmekle düzelen kas güçsüzlüğü ile karakterizedir. En tipik bulgular ptosis, diplopi, disfaji ve gün sonunda artan konuşma bozukluğudur. Acil açısından en kritik durum miyastenik krizdir ve bulber kas tutulumu ile solunum yetmezliği gelişebilir.
YDUS açısından en sık sorulabilecek noktalar; tirotoksikozda en sık neden (Graves), tanıda ilk testin TSH olması, tiroid fırtınası klinik bulguları ve tedavi sıralaması, PTU’nun hangi durumlarda tercih edildiği, MG’de fatigabilite özelliği, ice-pack testi, miyastenik kriz uyarı bulguları ve solunum/bulber tutulumun acil yatış endikasyonu olmasıdır.
-
867.2.2. Miksödem Koması
Miksödem koması, hipotiroidizmin en ağır ve yaşamı tehdit eden formudur ve genellikle uzun süredir tedavi edilmemiş hipotiroidi zemininde gelişir. Tiroid hormon eksikliği sonucu metabolik hız ciddi şekilde azalır ve kardiyovasküler, solunumsal ve nörolojik sistemlerde progresif yetmezlik ortaya çıkar. Klinik tablo çoğunlukla enfeksiyon, soğuk maruziyeti, ilaç kullanımı veya cerrahi gibi bir stres faktörü sonrası dekompanse olur.
Hastalarda en tipik bulgular progresif bilinç değişikliği, hipotermi, bradikardi ve hipotansiyondur. Hipoventilasyon gelişmesi CO₂ retansiyonuna ve solunum yetmezliğine yol açabilir. Metabolik olarak hiponatremi ve hipoglisemi sık görülür. Fizik muayenede kuru-kaba cilt, nonpitting ödem, periorbital şişlik ve makroglossi dikkat çekebilir. Hastalar her zaman komada olmayabilir; en önemli ipucu mental durum bozukluğudur.
Tanı klinik şüphe ile konur; primer hipotiroidide TSH yüksek, FT4 düşüktür. EKG’de bradikardi ve düşük voltaj görülebilir, perikardiyal efüzyon eşlik edebilir. Tedavi geciktirilmeden başlanmalıdır ve yoğun bakım şartlarında yürütülür. Öncelik havayolu ve hemodinamik stabilizasyondur. Tiroid hormonu verilmeden önce olası adrenal yetmezlik nedeniyle IV hidrokortizon başlanması kritik bir adımdır. Ardından IV levotiroksin replasmanı yapılır ve tetikleyici neden eş zamanlı tedavi edilir.
✅ YDUS açısından ne sorulabilir?
-
Hipotiroidinin en ağır formu → Miksödem koması
-
En tipik triad → Bilinç değişikliği + hipotermi + bradikardi
-
En sık tetikleyici → Enfeksiyon
-
En önemli mortalite nedeni → Solunum yetmezliği ve şok
-
Tanı → Klinik şüphe, tedavi lab sonucu beklenmeden başlanır
-
Primer hipotiroidi lab → ↑TSH, ↓FT4
-
EKG bulgusu → Düşük voltaj, bradikardi
-
Hiponatremi mekanizması → Artmış ADH + azalmış su atılımı
-
Tiroid hormonu öncesi verilmesi gereken → IV hidrokortizon
-
Tedavi yolu → IV levotiroksin (oral değil)
-
-
877.3. Adrenal Kriz
Adrenal yetmezlik; kortizol eksikliğine bağlı gelişen ve özellikle adrenal kriz sırasında hipotansiyon, hipoglisemi ve elektrolit bozuklukları ile yaşamı tehdit eden bir endokrin acildir. Primer adrenal yetmezlikte adrenal bez hasarı nedeniyle hem kortizol hem aldosteron eksikliği görülürken, sekonder ve tersiyer tiplerde esas problem ACTH/CRH yetersizliğine bağlı kortizol azalmasıdır ve aldosteron genellikle korunur. Günümüzde en sık neden uzun süreli steroid kullanımının ani kesilmesidir. Klinik tablo çoğu zaman sinsi başlar; halsizlik, bulantı, kilo kaybı ve hipotansiyon görülür, ancak enfeksiyon veya travma gibi streslerde adrenal kriz gelişebilir. Adrenal krizde en önemli bulgu vazopressöre dirençli hipotansiyon ve şoktur. Laboratuvarda hiponatremi, hiperkalemi (özellikle primer tipte) ve hipoglisemi sık görülür. Tanı klinik şüphe ile konur ve test sonuçları beklenmeden tedavi başlanmalıdır. Acil tedavide izotonik sıvı resüsitasyonu ve intravenöz glukokortikoid verilmesi hayat kurtarıcıdır. Tanı net değilse kortizol ölçümünü bozmadığı için başlangıçta deksametazon tercih edilebilir; bilinen hastada hidrokortizon uygulanır. Tetikleyici neden mutlaka araştırılıp tedavi edilmelidir. Erken müdahale edilmezse mortalite hızla artar.
YDUS açısından ne sorulabilir?
👉 Primer–sekonder adrenal yetmezlik farkı (aldosteron ve potasyum düzeyi), adrenal krizde ilk yapılacak tedavi, steroid kesilmesinin en sık neden olması ve vazopressöre dirençli hipotansiyonda adrenal kriz düşünülmesi klasik soru noktalarıdır. -
887.3.1.Sıvı ve Elektrolit Dengesi Bozuklukları
Sıvı ve elektrolit dengesi, hücresel metabolizma, kardiyak iletim, nöromüsküler fonksiyon ve asit-baz dengesinin sürdürülebilmesi için temel fizyolojik gerekliliktir. Acil serviste sıvı-elektrolit bozuklukları sıklıkla sepsis, travma, gastrointestinal kayıplar, böbrek yetmezliği ve endokrin hastalıklar sonucunda ortaya çıkar. Klinik yaklaşım yalnızca laboratuvar değerini düzeltmek değil, hastanın volüm durumunu doğru değerlendirmek ve altta yatan nedeni tedavi etmektir. Hipovolemi, hiperkalemi, ağır hiponatremi ve ciddi asidoz tabloları hızlı müdahale edilmezse yaşamı tehdit eder. Sıvı tedavisinin üç temel amacı resüsitasyon, rehidrasyon ve idame tedavisidir. Hacim değerlendirmesinde vital bulgular, idrar çıkışı, ortostatik değişiklikler ve fizik muayene temel rol oynar. NEWS skoru erken kötüleşmeyi fark etmeye yardımcı olsa da tek başına sıvı kararı verdirmez. Kristaloidler acil pratikte ilk tercih olup en sık kullanılanlar normal salin ve Ringer laktattır. Büyük hacimde normal salin hiperkloremik metabolik asidoza yol açabilir. Hipotonik sıvılar uygunsuz kullanıldığında serebral ödem, hızlı sodyum düzeltimi ise osmotik demiyelinizasyon riski oluşturur. Tedavide temel prensip “doğru sıvı, doğru hız ve sık yeniden değerlendirme”dir. Komplikasyonları önlemek için klinik ve laboratuvar izlemi sürekli yapılmalıdır.
YDUS açısından ne sorulabilir?
-
Sıvı tedavisinin 3 temel endikasyonu: resüsitasyon, rehidrasyon, idame
-
Büyük hacim %0.9 NaCl sonrası gelişen asit-baz bozukluğu: hiperkloremik metabolik asidoz
-
Hipotonik sıvıların hiponatremide serebral ödem riski
-
Hipertonik salinin kullanım yeri: semptomatik ağır hiponatremi
-
Hipovolemide ilk tercih: izotonik kristalloid bolus
-
NEWS skorunun amacı: erken klinik kötüleşmeyi saptamak
-
İdrar çıkışı hedefi erişkinde ≥1 mL/kg/saat
-
Sıvı bolusu sonrası yeniden değerlendirme gerekliliği
-
Kalp/böbrek yetmezliğinde sıvı yüklenmesi riski
-
Ringer laktatın dengeli kristalloid olması ve tampon öncülü içermesi
-
-
897.3.2.Hiponataremi - Hipernatremi
Hiponatremi, serum sodyumunun 135 mmol/L’nin altına düşmesi ile tanımlanan ve klinikte en sık görülen elektrolit bozukluğudur. Çoğu olguda temel problem gerçek sodyum eksikliği değil, serbest su fazlalığıdır ve bunun en önemli nedeni non-ozmotik ADH salınımıdır. Klinik bulgular sodyum düzeyinden çok gelişim hızına bağlıdır; akut gelişen hiponatremi beyin ödemi nedeniyle nörolojik acil tablo oluşturur. Hiponatremi değerlendirilirken ilk adım serum ozmolalitesinin belirlenmesidir. İzotonik hiponatremi genellikle psödohiponatremidir, hipertonik hiponatremi ise hiperglisemi veya mannitol gibi ozmotik ajanlara bağlıdır. Gerçek klinik önemi olan grup hipotonik hiponatremidir ve volüm durumuna göre hipovolemik, övolemik ve hipervolemik olarak ayrılır. SIADH övolemik hiponatreminin en sık nedenidir. Tanıda idrar ozmolalitesi ve idrar sodyumu ayırıcı tanıda kritik rol oynar. Şiddetli semptomatik olgularda amaç sodyumu tamamen düzeltmek değil, beyin ödemini hızlı şekilde azaltmaktır. Bu nedenle tedavide %3 hipertonik salin bolusu uygulanır. Kronik hiponatremide hızlı düzeltme ozmotik demiyelinizasyon sendromuna yol açabileceğinden düzeltme hızı sınırlı tutulmalıdır.
Hipernatremi ise serum sodyumunun 145 mmol/L üzerinde olmasıdır ve her zaman hiperozmolaliteyi gösterir. En sık neden serbest su kaybıdır ve çoğu hastada susama mekanizması bozulduğu veya suya erişim olmadığı için gelişir. Hipernatremide nörolojik bulgular beyin hücrelerinin dehidratasyonuna bağlıdır. Tanıda volüm durumu ve idrar ozmolalitesi renal ve ekstrarenal kayıpları ayırt etmede önemlidir. Tedavinin temel prensibi önce hemodinamik stabilizasyon, ardından serbest su açığının yavaş şekilde yerine konmasıdır. Kronik hipernatreminin hızlı düzeltilmesi serebral ödem riskini artırır. Güvenli yaklaşımda serum sodyumu günde yaklaşık 10–12 mEq/L’den fazla düşürülmemelidir. Tedavi planı su açığı hesaplanarak yapılır ve genellikle oral su, %5 dekstroz veya %0.45 NaCl tercih edilir.
YDUS açısından ne sorulabilir?
-
Hiponatreminin en sık mekanizması: non-ozmotik ADH artışı
-
İlk değerlendirme basamağı: serum ozmolalitesi
-
SIADH’de idrar osm >100 mOsm/kg ve idrar Na >40 mEq/L
-
Şiddetli semptomatik hiponatremide ilk tedavi: %3 NaCl bolus
-
Hiponatremide hedef: ilk saatte 4–6 mEq/L artış
-
Kronik hiponatremide hızlı düzeltme komplikasyonu: ozmotik demiyelinizasyon
-
Hipernatreminin en sık nedeni: serbest su kaybı
-
Hipovolemik hipernatremide ilk adım: %0.9 NaCl ile resüsitasyon
-
DI ayırımı: desmopressine yanıt (santral ↑, nefrojenik yok)
-
Hipernatremi düzeltme sınırı: ≤10–12 mEq/L/gün
-
-
907.3.3.Hiperpotasemi - Hipopotasemi
Hiperkalemi, serum potasyumunun genellikle >5,0–5,5 mEq/L olması ile tanımlanan ve özellikle kardiyak aritmiler nedeniyle acil müdahale gerektirebilen hayatı tehdit edici bir elektrolit bozukluğudur. Klinik önem potasyumun mutlak değerinden çok yükselme hızına bağlıdır; akut artışlar daha düşük seviyelerde bile malign aritmiye yol açabilir. Potasyum esas olarak hücre içinde bulunur ve miyokard elektriksel stabilitesi için kritik rol oynar. En sık mekanizma renal atılımın azalmasıdır; böbrek yetmezliği, RAAS etkileyen ilaçlar ve metabolik asidoz başlıca nedenlerdir. Asidemi hücre dışına potasyum çıkışını artırarak hiperkalemiyi ağırlaştırır. Klinik olarak kas güçsüzlüğü, parezi ve en önemlisi iletim bozuklukları görülür. EKG’de erken bulgu sivri (“çadır”) T dalgalarıdır; ilerleyen evrede P kaybı, QRS genişlemesi ve sine-wave paterni gelişir. Tanıda EKG kritik olsa da normal EKG hiperkalemiyi dışlamaz. Tedavide ilk hedef potasyumu düşürmek değil kalbi stabilize etmektir. Bu nedenle EKG değişikliği varsa ilk basamak IV kalsiyum verilmesidir. Ardından insülin-dekstroz ve beta agonistler ile potasyum hücre içine kaydırılır. Kesin potasyum uzaklaştırma yöntemi özellikle renal yetmezlikte hemodiyalizdir. Geçici tedaviler sonrası rebound hiperkalemi gelişebileceği için yakın takip şarttır.
Hipokalemi ise serum potasyumunun <3,5 mEq/L olmasıdır ve özellikle kardiyak hastalarda ciddi aritmi riskine yol açabilir. En sık neden gastrointestinal kayıplar ve diüretik kullanımıdır. Hücre içine kayma (insülin, beta agonistler) total vücut potasyumu normal olsa bile serum düzeyini düşürebilir. Klinik bulgular kas güçsüzlüğü, kramplar, paralizi ve barsak motilite azalmasıdır. Kardiyak etkiler repolarizasyon gecikmesine bağlıdır. EKG’de T dalgası düzleşmesi, ST depresyonu ve belirgin U dalgası tipiktir. Hipomagnezemi sıklıkla eşlik eder ve düzeltilmezse hipokalemi dirençli olur. Tedavide hafif olgularda oral potasyum tercih edilirken, ağır veya semptomatik hastalarda monitörizasyon eşliğinde IV replasman gerekir. Replasman sırasında böbrek fonksiyonları ve idrar çıkışı mutlaka değerlendirilmelidir. Amaç hızlı düzeltme değil güvenli replasmandır.
YDUS açısından ne sorulabilir?
-
Hiperkalemide ilk ve hayat kurtarıcı tedavi: IV kalsiyum (membran stabilizasyonu)
-
Kalsiyum potasyumu düşürmez, miyokardı korur
-
En erken EKG bulgusu: sivri T dalgası
-
İleri hiperkalemi: sine-wave paterni → pre-arrest
-
Potasyumu hücre içine sokan tedavi: insülin + dekstroz, beta agonist
-
Kesin tedavi: hemodiyaliz
-
Hipokalemide tipik EKG bulgusu: U dalgası
-
Dirençli hipokalemi nedeni: hipomagnezemi
-
Renal potasyum kaybı örneği: primer hiperaldosteronizm
-
Hipokalemi replasmanında dekstroz dikkatli kullanılmalıdır (insülin artışı)
-
-
917.3.4.Hipomagnzemi - Hipermagnezemi
Magnezyum, hücre içi elektrolitler arasında potasyumdan sonra ikinci sırada yer alan ve nöromüsküler ile kardiyak stabilite açısından kritik öneme sahip bir katyondur. Normal serum magnezyum düzeyi 1.7–2.1 mg/dL olup bunun altındaki değerler hipomagnezemi olarak tanımlanır. Hipomagnezemi özellikle yoğun bakım ve alkol kullanım bozukluğu olan hastalarda sık görülür. En önemli nedenler gastrointestinal kayıplar, renal kayıplar ve yetersiz alımdır. Diüretikler, proton pompa inhibitörleri, aminoglikozidler ve sisplatin önemli ilaç nedenleridir. Magnezyum eksikliğinde Na-K-ATPaz aktivitesi azalır ve hücre potasyumu tutamaz; bu nedenle dirençli hipokalemi gelişebilir. Ağır eksiklikte PTH salınımı bozulur ve hipokalsemi ortaya çıkabilir. Klinik bulgular nöromüsküler irritabilite, tetani, tremor, nöbet ve mental durum değişikliklerini içerir. Kardiyak açıdan QT uzaması ve özellikle torsades de pointes gelişimi hayatı tehdit edicidir. Tanı serum magnezyum düzeyi ile konur ancak eşlik eden elektrolitler mutlaka değerlendirilmelidir. Semptomatik hastalarda tedavi IV magnezyum sülfattır ve kardiyak monitörizasyon gerektirir. Torsades de pointes varlığında magnezyum düzeyi normal olsa bile Mg verilmesi endikedir.
Hipermagnezemi ise daha nadirdir ve çoğunlukla böbrek yetmezliği olan hastalarda gelişir. Magnezyum içeren laksatif veya antasit kullanımı en sık tetikleyicidir. Magnezyum fizyolojik bir kalsiyum kanal blokeri gibi davranır ve nöromüsküler iletimi baskılar. Erken klinik bulgu derin tendon reflekslerinin azalması veya kaybıdır. Düzey yükseldikçe hipotansiyon, bradikardi, AV blok ve solunum depresyonu gelişebilir. Ağır olgularda flasid paralizi ve kardiyak arrest görülebilir. EKG’de PR ve QRS uzaması tipiktir. Tedavinin ilk basamağı magnezyum kaynağını kesmektir. Ciddi semptomlarda antidot olarak IV kalsiyum glukonat uygulanır. Böbrek fonksiyonu iyi olanlarda sıvı ve loop diüretik ile atılım artırılabilir. Böbrek yetmezliği veya ağır semptom varlığında kesin tedavi hemodiyalizdir.
YDUS açısından ne sorulabilir?
-
Dirençli hipokaleminin en önemli nedeni: hipomagnezemi
-
Açıklanamayan hipokalsemide Mg eksikliği düşünülmeli
-
Torsades de pointes tedavisinde ilk ilaç: IV magnezyum
-
Hipomagnezemide QT uzaması görülebilir
-
Hipermagnezemide erken klinik bulgu: DTR kaybı
-
Hipermagnezemi EKG: PR ve QRS uzaması, AV blok
-
Hipermagnezemide antidot: IV kalsiyum glukonat
-
En sık hipermagnezemi nedeni: böbrek yetmezliği + Mg içeren laksatifler
-
Mg eksikliğinde Na-K-ATPaz bozulur → potasyum hücrede tutulamaz
-
Ağır hipermagnezemide kesin tedavi: hemodiyaliz
-
-
927.3.5.Hipokalsemi -Hiperkalsemi
Hipokalsemi, serum kalsiyum düzeyinin düşmesiyle ortaya çıkan ve özellikle acil serviste nöbet, tetani, laringospazm, bilinç değişikliği ve aritmi ile prezente olabilen önemli bir elektrolit bozukluğudur. Klinik açıdan en güvenilir değerlendirme iyonize kalsiyum ölçümüdür; çünkü albümin düşüklüğünde total kalsiyum yalancı düşük bulunabilir. En sık nedenler arasında cerrahi sonrası hipoparatiroidi, kronik böbrek yetmezliği, vitamin D eksikliği ve kritik hastalıklar yer alır. Patofizyolojide düşük kalsiyum hücresel uyarılabilirliği artırır ve nöromüsküler irritabiliteye yol açar. Hastalarda parestezi, kas spazmı, karpopedal spazm ve nöbet görülebilir. Kardiyak etkiler içinde en tipik bulgu QT uzamasıdır ve ventriküler aritmi riski oluşturur. Tanıda total kalsiyum yanında albümin ve özellikle iyonize kalsiyum değerlendirilmelidir; gerekirse albümine göre düzeltilmiş kalsiyum hesaplanır. Acil tedavide semptomatik hastaya kardiyak monitörizasyon altında IV kalsiyum glukonat uygulanır. Hafif olgularda oral kalsiyum ve vitamin D replasmanı yeterli olabilir. Hipomagnezemi varsa mutlaka düzeltilmelidir çünkü Mg eksikliği tedaviye direnç oluşturur. Altta yatan nedenin araştırılması tedavinin kalıcılığı açısından zorunludur. Erken tanı ve uygun replasman ciddi aritmi ve solunum komplikasyonlarını önler.
YDUS açısından ne sorulabilir?
Hipokalsemide EKG’de en tipik bulgunun QT uzaması olması, iyonize kalsiyumun tanıda en güvenilir parametre olması, albümin düşüklüğünde psödohipokalsemi kavramı, semptomatik hastada ilk tedavinin IV kalsiyum glukonat olması ve hipomagnezemi düzeltilmeden kalsiyumun toparlamayacağı bilgisi klasik sınav sorusu noktalarıdır. -
937.4.1.Febril Nötropeni
Febril nötropeni, kemoterapi alan hastalarda gelişen ve acil antibiyotik başlanmasını gerektiren onkolojik bir acildir. Tanı; mutlak nötrofil sayısının (ANC) <500/mm³ olması veya 48 saat içinde bu düzeye düşmesinin beklenmesi ile birlikte tek ölçümde ≥38.3°C ateş ya da ≥1 saat boyunca ≥38°C ateş varlığıyla konur. En sık neden kemoterapiye bağlı kemik iliği baskılanmasıdır. Nötropenik hastalarda inflamatuar yanıt zayıf olduğundan enfeksiyon bulguları silik olabilir ve ateş tek belirti olabilir. Enfeksiyonların büyük kısmı bakteriyeldir; özellikle gram negatifler (E. coli, Klebsiella, Pseudomonas) mortalite açısından kritiktir. Uzamış nötropenide fungal enfeksiyonlar önem kazanır. Acil serviste temel hedef ilk 60 dakika içinde ampirik geniş spektrumlu antibiyotik başlanmasıdır. Antibiyotik öncesi mutlaka periferik ve varsa kateterden kan kültürü alınmalıdır. Akciğer grafisi semptom olmasa bile önerilir çünkü pnömoni sessiz seyredebilir. Hastaların risk sınıflaması MASCC skoru ile yapılır. MASCC ≥21 olan hastalar düşük riskli kabul edilerek uygun şartlarda ayaktan tedavi edilebilir. Yüksek riskli hastalar yatırılarak IV antipsödomonal antibiyotiklerle tedavi edilir. Nötrofil sayısı <200/mm³ olan hastalar ciddi enfeksiyon açısından en yüksek risk grubudur. Erken tedavi gecikirse sepsis ve mortalite hızla artar.
YDUS açısından ne sorulabilir?
-
Febril nötropenide ilk yaklaşım: 60 dk içinde ampirik antibiyotik
-
Ateş tek enfeksiyon bulgusu olabilir
-
Antibiyotik öncesi kan kültürü alınır ama tedavi geciktirilmez
-
En yüksek mortalite nedeni: gram negatif bakteriler
-
MASCC ≥21 → düşük risk
-
Düşük riskte oral tedavi, yüksek riskte IV tedavi
-
Sessiz pnömoni nedeniyle akciğer grafisi önerilir
-
ANC <500/mm³ tanı kriteridir
-
En riskli grup: ANC <200/mm³
-
Uzamış nötropenide fungal enfeksiyon düşünülür
-
-
947.4.2.Trombositopeni
YDUS açısından trombositopeni özetle şöyle: Trombosit sayısının 150.000/mm³’ün altında olması trombositopeni olarak tanımlanır. Kritik eşikler: <50.000/µL cerrahi/işlem kanaması riski artar, <10.000/µL spontan kanama riski vardır. Etiyoloji; gerçek olmayan trombositopeni (EDTA’ye bağlı psödotrombositopeni), azalmış üretim (kemik iliği yetmezliği, herediter trombositopeniler), artmış yıkım (immün: primer ITP, sekonder immün nedenler; non-immün: DIC, TTP, HUS, mekanik kalp kapakları), anormal trombosit dağılımı (splenomegali). Primer ITP otoimmün olup antikorlar trombositleri yok eder. Heparin kaynaklı trombositopeni (HIT) heparin-PF4 antikorlarıyla tromboz ve trombosit düşüşüne yol açar. İlaçlar (kinin, sülfonamidler, vancomycin, NSAİİ, valproik asit) ve enfeksiyonlar (HIV, HCV, EBV, CMV, parvovirüs B19) trombositopeni yapabilir. Gebelikte hafif trombositopeni (%5) genellikle doğum sonrası düzelir. Klinik bulgular trombosit sayısına göre değişir: hafif (50.000–150.000/µL) genellikle asemptomatik, orta (20.000–50.000/µL) peteşi ve mukoza kanamaları, ağır (<20.000/µL) spontan kanama ve ciddi GİS veya intrakraniyal risk. Tanı için hemogram tekrarı, periferik yayma, koagülasyon testleri, gerekirse otoimmün panel ve kemik iliği biyopsisi yapılır. Tedavi altta yatan nedene göre planlanır; şiddetli kanama varsa trombosit transfüzyonu, ITP’de steroid ± IVIG, HIT’te heparin kesilerek alternatif antikoagülasyon uygulanır. YDUS’ta kritik eşikler, ITP ve HIT senaryoları, ilaç kaynaklı trombositopeni ve psödotrombositopeni konuları sorulabilir.
-
957.4.3.Polisitemi
Polisitemi (eritrositoz), eritrosit kütlesinin artmasıdır ve klinikte en sık hemoglobin ile hematokrit yüksekliği ile fark edilir. En önemli klinik sonucu artmış kan viskozitesine bağlı tromboz riskidir. Gerçek polisitemi, serum eritropoietin (EPO) düzeyine göre sınıflanır: düşük EPO primer polisitemiyi, yüksek EPO sekonder polisitemiyi düşündürür. Primer polisiteminin en sık nedeni Polisitemia vera olup çoğu hastada JAK2 mutasyonu (özellikle V617F) bulunur. Polisitemia vera’da eritrositoza sıklıkla lökositoz ve trombositoz eşlik eder, splenomegali ve akuajenik pruritus görülebilir. Sekonder polisitemi genellikle hipoksi (KOAH, siyanotik kalp hastalığı, yüksek rakım), renal patolojiler veya EPO salgılayan tümörlere bağlıdır. Tanıda en yönlendirici test serum EPO düzeyidir; düşük saptanırsa JAK2 mutasyon analizi yapılır. Polisitemia vera tedavisinin temeli flebotomi ile hematokriti %45’in altına indirmek ve düşük doz aspirin kullanmaktır. En önemli komplikasyonlar arteriyel ve venöz tromboz ile nadiren akut miyeloid lösemiye dönüşümdür. YDUS’ta en sık sorulan nokta, primer polisiteminin temel nedeninin JAK2 mutasyonu olduğudur.
Bölüm 8: Gastrointestinal Aciller (Güncelleniyor)
-
968.1. Gastrointesinal Sistem (GİS) Kanmaları
Gastrointestinal sistem (GİS) kanamaları acil serviste sık görülen ve mortalitesi yüksek klinik durumlardan biridir. Kanamalar anatomik olarak Treitz ligamanına göre üst ve alt GİS kanaması şeklinde sınıflandırılır. Treitz ligamanının proksimalinden kaynaklanan kanamalar üst GİS, distalinden kaynaklananlar ise alt GİS kanaması olarak adlandırılır. Üst GİS kanamaları genellikle hematemez ve melena ile, alt GİS kanamaları ise çoğunlukla hematokezya ile ortaya çıkar. Üst GİS kanamasının en sık nedeni peptik ülser hastalığı olup bunu varis kanamaları ve eroziv gastropatiler izler. Alt GİS kanamalarında en sık neden divertikülozis ve anjiyodisplazidir. Masif üst GİS kanamalarında hızlı transit nedeniyle hematokezya görülebileceği unutulmamalıdır. İlk yaklaşım her zaman ABCD değerlendirmesi ve hemodinamik stabilizasyondur. Hastaya iki geniş damar yolu açılarak sıvı ve gerekirse kan replasmanı başlanır. Varis dışı kanamalarda proton pompa inhibitörü, varis şüphesinde ise oktreotid tedavisi uygulanır. Tanı ve tedavide temel yöntem endoskopidir ve genellikle ilk 24 saat içinde yapılması önerilir. Risk sınıflamasında Glasgow-Blatchford skoru müdahale gereksinimini, Rockall skoru ise yeniden kanama ve mortaliteyi öngörmede kullanılır. Hemoglobin <7 g/dL çoğu hastada transfüzyon eşiği kabul edilir. Hemodinamik instabilite, persistan kanama veya ciddi komorbidite varlığında yoğun bakım izlemi gerekir.
YDUS açısından ne sorulabilir?
-
Treitz ligamanına göre üst–alt GİS ayrımı
-
Hematemez, melena ve hematokezya klinik farkları
-
Üst GİS kanamasının en sık nedeni (peptik ülser)
-
Masif üst GİS kanamasında hematokezya görülebilmesi
-
İlk yaklaşımın ABCD ve resüsitasyon olması
-
PPİ ve oktreotid endikasyon farkı
-
Endoskopi zamanlaması (≤24 saat, yüksek riskte ≤12 saat)
-
Glasgow-Blatchford ve Rockall skorlarının kullanım amacı
-
Transfüzyon eşik değerleri
-
BUN/kreatinin yüksekliğinin üst GİS lehine olması
-
-
978.2. Akut Pankreatit ve Yönetimi
Akut pankreatit, pankreas enzimlerinin erken aktivasyonu sonucu pankreas dokusunda oto-digestion ve inflamasyon gelişmesi ile ortaya çıkan akut bir hastalıktır. Klinik tablo hafif ödematöz pankreatitten nekrotizan pankreatit ve multiorgan yetmezliğine kadar geniş bir spektrumda seyreder. En sık etiyolojik nedenler safra taşları (%45) ve alkol kullanımıdır (%35). Hastaların büyük kısmı kendini sınırlayan hafif seyir gösterirken yaklaşık %15’inde pankreas nekrozu gelişebilir. Tipik klinik bulgu epigastrik bölgede başlayıp sırta yayılan kuşak tarzında karın ağrısıdır ve öne eğilmekle azalır. Fizik muayenede epigastrik hassasiyet, ileus bulguları ve ağır olgularda Cullen ve Grey-Turner belirtileri görülebilir. Tanı, Atlanta kriterlerine göre üç bulgudan en az ikisinin varlığı ile konur: tipik ağrı, amilaz/lipaz ≥3 kat artış ve görüntüleme bulguları. Lipaz, amilaza göre daha duyarlı ve spesifiktir. USG safra taşı araştırmasında ilk tercih iken, BT genellikle komplikasyon şüphesinde ve 48–72 saat sonra çekilir. Hastalık şiddetini değerlendirmede BISAP, Ranson ve APACHE II skorları kullanılır. Tedavinin temelini erken ve yeterli sıvı resüsitasyonu (tercihen Ringer laktat) oluşturur. Ağrı kontrolü opioidlerle sağlanabilir ve erken enteral beslenme önerilir. Profilaktik antibiyotik rutin olarak verilmez; sadece enfekte nekroz veya kolanjitte endikedir. Biliyer pankreatitte kolanjit eşlik ediyorsa erken ERCP gereklidir.
YDUS açısından ne sorulabilir?
-
Akut pankreatitte en sık iki neden (safra taşı + alkol)
-
Atlanta tanı kriterleri (3 kriterden ≥2)
-
Lipazın amilaza göre üstünlüğü
-
ALT >150 U/L → biliyer pankreatit ipucu
-
BT’nin erken değil 48–72 saat sonra tercih edilmesi
-
İlk ve en önemli tedavi basamağı: agresif sıvı resüsitasyonu
-
Ringer laktatın tercih edilmesi
-
Profilaktik antibiyotik verilmemesi
-
ERCP endikasyonu (biliyer pankreatit + kolanjit)
-
Hipokalseminin neden değil kötü prognoz göstergesi olması
-
-
988.3. Safra Kesesi ve Safra Yolu Hastalıkları
Hepatobiliyer sistem hastalıkları, acil serviste karın ağrısının önemli nedenleri arasında yer alır ve en sık tablolar kolelitiazis, akut kolesistit ve akut kolanjittir. Safra kesesi karaciğer altında yer alır ve safrayı depolayıp yoğunlaştırarak duodenuma boşaltır. Safra taşları toplumun yaklaşık %10’unda görülür ve çoğu asemptomatiktir. En önemli risk faktörleri kadın cinsiyet, ileri yaş, obezite ve gebelik öyküsüdür (5F kuralı). Biliyer kolikte ağrı genellikle yemek sonrası sağ üst kadranda ortaya çıkar ve birkaç saat içinde gerileyebilir. Taşın sistik kanalı uzun süre tıkaması akut kolesistite yol açar; tipik bulgular sürekli sağ üst kadran ağrısı, ateş ve lökositozdur. Murphy bulgusu akut kolesistit için klinik olarak destekleyicidir. Tanıda ilk tercih görüntüleme yöntemi ultrasonografidir. USG’de duvar kalınlaşması, taş varlığı ve sonografik Murphy bulgusu önemlidir. Tedavide uygun hastalarda erken laparoskopik kolesistektomi esastır; sıvı tedavisi, analjezi ve gerekli olgularda antibiyotik verilir. Kolanjit ise safra yolu obstrüksiyonu zemininde gelişen enfeksiyondur ve Charcot triadı (ateş, sarılık, sağ üst kadran ağrısı) ile tanımlanır. Hipotansiyon ve bilinç değişikliği eklenirse Reynolds pentadı oluşur ve acil drenaj gerektirir. Tedavide geniş spektrum antibiyotik ve en önemli basamak olarak biliyer dekompresyon (çoğunlukla ERCP) uygulanır.
YDUS açısından ne sorulabilir?
-
5F kuralı (kolelitiazis risk faktörleri)
-
Biliyer kolik – akut kolesistit ağrı farkı (geçici vs sürekli)
-
Murphy bulgusunun anlamı
-
Akut kolesistitte ilk görüntüleme: USG
-
En sensitif/spesifik test: HIDA sintigrafisi
-
Charcot triadı ve Reynolds pentadı bileşenleri
-
Kolanjitte temel mekanizma: obstrüksiyon + enfeksiyon
-
Kolanjitte ilk yaklaşım: antibiyotik + biliyer drenaj (ERCP)
-
Amfizematöz kolesistitin diyabetiklerde görülmesi
-
Profilaktik kolesistektominin asemptomatik hastada rutin olmaması
-
-
998.4. Akut Mezenterik İskemi
Akut mezenterik iskemi (AMİ), mezenterik damarların ani oklüzyonu veya ciddi hipoperfüzyonu sonucu bağırsak kanlanmasının bozulmasıyla gelişen, mortalitesi çok yüksek bir vasküler acildir. Klinik olarak en önemli ipucu muayene bulgularına göre orantısız şiddette karın ağrısıdır. Hastalık en sık ileri yaş ve kardiyovasküler hastalığı olan bireylerde görülür. Mezenterik dolaşımın en kritik damarı superior mezenterik arterdir (SMA) ve emboliler en sık bu damarı etkiler. Arteriyel emboli genellikle atriyal fibrilasyon gibi kardiyak kaynaklıdır ve ani başlangıçlı şiddetli ağrı yapar. Arteriyel tromboz ise çoğunlukla kronik ateroskleroz zemininde gelişir ve öncesinde yemek sonrası ağrı ile kilo kaybı öyküsü bulunabilir. NOMİ (tıkayıcı olmayan iskemi) hipotansiyon, şok ve vazopressör kullanımı sonrası gelişir. Mezenterik venöz tromboz ise hiperkoagülabilite durumlarıyla ilişkilidir ve klinik daha subakut olabilir. Erken dönemde fizik muayene genellikle fakirdir; peritonit bulguları geç dönemde ortaya çıkar ve nekrozu düşündürür. Laboratuvarda lökositoz ve laktat artışı görülebilir ancak erken tanıda güvenilir değildir. Tanıda ilk tercih BT anjiyografidir ve gecikmeden yapılmalıdır. Tedavide temel amaç bağırsak perfüzyonunu hızla yeniden sağlamaktır. Sıvı resüsitasyonu, erken cerrahi konsültasyon, geniş spektrum antibiyotik ve kontrendikasyon yoksa heparinizasyon uygulanır. Peritonit veya nekroz varlığında acil laparotomi gerekir. NOMİ’de esas tedavi altta yatan düşük akım durumunun düzeltilmesidir.
YDUS açısından ne sorulabilir?
-
“Muayeneye göre orantısız ağrı” → AMİ’nin en erken ipucu
-
En sık etkilenen damar: SMA
-
Embolik nedenin en sık sebebi: atriyal fibrilasyon
-
Ani başlangıç (emboli) vs kademeli seyir (tromboz) farkı
-
NOMİ risk grubu: hipotansif / vazopressör alan hasta
-
Tanıda ilk tercih: BT anjiyografi
-
Laktat yüksekliğinin geç bulgu olması
-
Peritonit gelişmesi → bağırsak nekrozu göstergesi
-
Erken tedavi basamakları: sıvı + heparin + cerrahi konsültasyon
-
Peritonit varsa acil laparotomi endikasyonu
-
-
1008.5.Asit İlişkili Mide ve Özofagus Hastalıkları
Akut gastrit, gastroözofagial reflü ve peptik ülser hastalığı; asit-mukozal savunma dengesinin bozulması sonucu gelişen üst GİS patolojileridir ve acil serviste epigastrik ağrının en sık nedenleri arasında yer alır. Akut gastritte temel mekanizma mukus-bikarbonat bariyerinin hasarıdır ve en sık NSAİİ, alkol ve stres ilişkili eroziv inflamasyon görülür. Klinik genellikle epigastrik ağrı, bulantı ve kusmadır; ancak ağır olgularda üst GİS kanaması gelişebilir. Gastroözofagial reflüde ana problem alt özofagus sfinkter yetersizliği olup retrosternal yanma ve regürjitasyon tipiktir; göğüs ağrısı varlığında önce kardiyak nedenler dışlanmalıdır. Alarm semptomları olan hastalarda endoskopi endikedir. Peptik ülser hastalığında en önemli iki neden H. pylori enfeksiyonu ve NSAİİ kullanımıdır. Gastrik ülser ağrısı yemekle artarken duodenal ülserde yemekle azalması klasik klinik ipucudur. Peptik ülserin en sık komplikasyonu üst GİS kanamasıdır; perforasyon özellikle anterior duodenal ülserde görülür. Tanıda altın standart endoskopidir. Tedavinin temeli asit baskılanmasıdır ve proton pompa inhibitörleri ilk basamak ajanlardır. H. pylori saptanırsa mutlaka eradikasyon tedavisi uygulanmalıdır. Acil serviste hematemez, melena veya hemodinamik instabilite varlığı acil endoskopi gerektirir. Üst GİS yakınmalarında ayırıcı tanıda pankreatit, kolesistit ve miyokard iskemisi mutlaka düşünülmelidir.
YDUS açısından ne sorulabilir?
-
Gastrit patogenezinde bariyer hasarı ön plandadır
-
Reflünün en sık nedeni AÖS yetersizliğidir
-
Gastrik ülser → ağrı yemekle artar, duodenal ülser → azalır
-
Peptik ülserin en sık nedenleri: H. pylori + NSAİİ
-
Peptik ülserin en sık komplikasyonu: üst GİS kanaması
-
Perforasyon en sık anterior duodenal ülserde
-
Tanıda altın standart: endoskopi
-
İlk basamak tedavi: PPİ
-
Alarm bulgusu varsa endoskopi şart
-
Reflü göğüs ağrısında önce AKS dışlanır
-
-
1018.6.Gastrointestinal Kanal Perforasyonu
Gastrointestinal sistem perforasyonu, lümenli organ duvar bütünlüğünün bozulması sonucu gelişen ve akut batının en önemli cerrahi nedenlerinden biri olan acil bir durumdur. Etiyoloji; peptik ülser, divertikülit, apandisit, inflamatuvar bağırsak hastalıkları, tümörler, travma, yabancı cisimler ve iyatrojenik girişimleri içerir. Patofizyolojide iskemi, enfeksiyon, erozyon veya travmaya bağlı transmural hasar gelişir ve barsak içeriğinin peritona geçmesiyle inflamasyon ve sepsis ortaya çıkar. Klinik genellikle ani başlayan şiddetli karın ağrısı ile başlar; intraperitoneal perforasyonlarda yaygın peritonit bulguları, retroperitoneal perforasyonlarda ise daha sinsi semptomlar görülebilir. Fizik muayenede hassasiyet, defans, rebound ve ileri olgularda tahta karın tipiktir. Laboratuvarda lökositoz ve artmış laktat prognoz açısından önemlidir. Tanıda ayakta akciğer grafisinde serbest hava önemli ipucu olsa da en duyarlı yöntem kontrastlı batın BT’dir. Tedavinin temeli cerrahidir; acil serviste amaç hastayı operasyona hazırlamak ve sepsisi kontrol etmektir. Bu nedenle NPO, geniş damar yolu, sıvı resüsitasyonu, geniş spektrumlu IV antibiyotik ve erken cerrahi konsültasyon gereklidir. Erken tanı ve hızlı müdahale mortaliteyi belirgin azaltır.
YDUS açısından ne sorulabilir?
Perforasyonda en duyarlı görüntüleme yönteminin BT olması, ani karın ağrısı + pnömoperitoneum ilişkilendirmesi, retroperitoneal perforasyonun sinsi seyri, ilk acil yaklaşım basamakları (NPO-sıvı-antibiyotik-cerrahi konsültasyon) ve gram negatif + anaerob kapsayan ampirik antibiyotik seçimi sık sorulan noktalardır. -
1028.7.Akut Apandisit
Akut apandisit, apendiks lümeninin obstrüksiyonu sonrası gelişen inflamasyon sonucu ortaya çıkan ve acil serviste en sık akut batın nedenlerinden biri olan cerrahi acildir. En sık neden fekalittir ve süreç; intraluminal basınç artışı, bakteriyel çoğalma, venöz konjesyon ve ilerleyen dönemde iskemi ile perforasyona kadar ilerleyebilir. Klinik olarak tipik seyir; iştahsızlık ve bulantıyı takiben periumbilikal başlayan visseral ağrının birkaç saat içinde sağ alt kadrana lokalize olmasıdır. Kusmanın genellikle ağrıdan sonra başlaması önemli bir ipucudur; ağrıdan önce kusma apandisit olasılığını azaltır. Fizik muayenede sağ alt kadran hassasiyeti, rebound ve defans ön plandadır; Rovsing, psoas ve obturator testleri yerleşime bağlı olarak pozitif olabilir. Laboratuvarda lökositoz sık görülür, yüksek değerler perforasyonu düşündürebilir. Görüntülemede çocuk ve gebelerde USG ilk tercih olabilirken, erişkinde en yüksek tanısal doğruluk BT’dedir. Kesin tedavi apendektomidir ve cerrahi öncesi NPO, sıvı resüsitasyonu, analjezi ve uygun antibiyotik başlanır. Tanı gecikmesi perforasyon ve sepsis riskini belirgin artırdığı için erken cerrahi değerlendirme esastır.
YDUS açısından ne sorulabilir?
Ağrının tipik göç paterni, kusmanın zamanlamasının tanısal değeri, retroçekal/pelvik yerleşime bağlı atipik ağrı paternleri, görüntüleme tercihi (erişkinde BT), perforasyon göstergeleri ve komplike–basit apandisit antibiyotik farkları klasik sınav noktalarıdır. -
1038.8.Akut Divertikülit
Divertikülit, özellikle ileri yaş hastalarda kolon divertiküllerinin inflamasyonu sonucu gelişen ve acil serviste sol alt kadran ağrısının önemli nedenlerinden biri olan bir tablodur. En sık sigmoid kolonu tutar ve tipik olarak ateş, sürekli karakterde karın ağrısı ve bağırsak alışkanlığında değişiklik ile seyreder. Patogenezde divertikül ağzının tıkanması sonrası bakteriyel çoğalma ve mikroperforasyon rol oynar. Laboratuvar bulguları destekleyici olsa da tanı klinik ve görüntüleme ile konur. Komplike olmayan olgularda ayaktan izlem, analjezi ve uygun hastada antibiyotik düşünülebilirken; apse, perforasyon, fistül veya peritonit varlığı komplike divertikülit kabul edilir ve yatış gerektirir. Tanıda en değerli yöntem abdomen-pelvis BT’dir; kolon duvar kalınlaşması, perikolik yağ dokuda inflamasyon, apse ve serbest hava gibi komplikasyonları gösterir. Akut dönemde kolonoskopi perforasyon riski nedeniyle önerilmez, iyileşme sonrası yapılır. Erken tanı ve uygun hasta seçimi gereksiz yatışı azaltırken komplikasyon gelişimini de önler.
YDUS açısından ne sorulabilir?
Sol alt kadran ağrısı + ateş kombinasyonunda divertikülitin düşünülmesi, akut dönemde kolonoskopinin kontrendike olması, komplikasyon değerlendirmesinde en değerli yöntemin BT olması, komplike divertikülit kriterleri (apse, serbest hava, peritonit, sepsis) ve ayaktan–yatış ayrım kriterleri klasik sınav noktalarıdır. -
1048.9.Akut Mezenterik İskemi
Akut mezenterik iskemi (AMİ), mezenterik damarlarda ani oklüzyon veya ciddi hipoperfüzyon sonucu bağırsak perfüzyonunun bozulmasıyla gelişen, mortalitesi çok yüksek bir vasküler acildir. Klinik olarak en önemli ipucu muayene bulgularına göre orantısız şiddette karın ağrısıdır. En sık neden superior mezenterik arter embolisidir ve özellikle atriyal fibrilasyon gibi kardiyak emboli kaynakları önemli risk faktörüdür. Erken dönemde fizik muayene şaşırtıcı şekilde normal olabilir; peritonit bulguları genellikle geç dönemde, nekroz geliştiğinde ortaya çıkar. Laboratuvar testleri özgül değildir ancak lökositoz ve yükselen laktat doku hipoperfüzyonunu düşündürür. Tanıda altın standart ilk görüntüleme yöntemi BT anjiyografidir ve şüphe halinde gecikmeden yapılmalıdır. Tedavide temel hedef bağırsak perfüzyonunu yeniden sağlamak olup sıvı resüsitasyonu, geniş spektrum antibiyotik, uygun hastada heparinizasyon ve erken cerrahi/girişimsel değerlendirme gerekir. Tanı gecikmesi bağırsak nekrozu, sepsis ve ölüm riskini belirgin artırır.
YDUS açısından ne sorulabilir?
Muayeneye göre orantısız ağrı kavramı, atriyal fibrilasyon–embolizm ilişkisi, erken dönemde normal fizik muayene, tanıda BT anjiyografinin yeri, laktat yüksekliğinin geç bulgu olması ve NOMİ–arteriyel emboli ayrımı klasik sınav noktalarıdır. -
1058.10.Karaciğer Yetmezliği, Siro, ve Hepatik Ensefalopati
YDUS’ta akut karaciğer yetmezliği (AKY) konusu en sık tanım, ayırıcı tanı ve acil yaklaşım basamakları üzerinden sorulur. AKY; önceden bilinen kronik karaciğer hastalığı olmayan hastada INR ≥1.5 + hepatik ensefalopati gelişmesi ile tanımlanır. Ensefalopati yoksa tablo akut karaciğer hasarı (ALI) olarak adlandırılır. AKY ile siroz zemininde gelişen ACLF (acute-on-chronic liver failure) mutlaka ayırt edilmelidir; kronik karaciğer stigmaları ACLF lehinedir.
En sık etiyoloji Batı ülkelerinde parasetamol toksisitesi, diğer önemli nedenler viral hepatitler, ilaç ilişkili karaciğer hasarı (DILI), otoimmün hepatit, Wilson hastalığı ve gebeliğe bağlı tablolarıdır. Patofizyolojide yalnız hepatik hasar değil, sistemik inflamasyon sonucu çoklu organ yetmezliği gelişmesi belirleyicidir. Klinik kötüleşmeyi en çok yüksek dereceli ensefalopati, hiperamonyemi ve akut böbrek hasarı belirler.
Acil serviste en kritik yaklaşım; nedeni hızlı araştırmak, hipoglisemi ve enfeksiyonu erken saptamak ve hastayı yoğun bakım/transplant merkezine yönlendirmektir. Şüphede bile N-asetilsistein (NAC) başlanması YDUS’un sevdiği noktadır. HE evre 3–4 hastalarda erken entübasyon düşünülür. INR yüksekliği tek başına kanama göstergesi değildir; rutin plazma verilmez. Serebral ödem riskinde baş elevasyonu ve serum sodyumunun yüksek-normal tutulması önerilir.
YDUS’ta en sık sorulan kritik bilgi: AKY tanısı = koagülopati + ensefalopati ve erken transplant değerlendirmesi gerekliliğidir.
Bölüm 9: Çevresel Aciller
-
1069.1. Termal ve İklimsel Aciller
Orta dereceli hipotermi (28–32°C), metabolik hızın azalmasına bağlı kardiyovasküler ve metabolik baskılanma ile seyreder. Hastalarda en sık sinüs bradikardisi, bilinç değişikliği ve solunum yavaşlaması görülür. Soğuğa bağlı stres yanıtı ve insülin salınımının azalması nedeniyle hiperglisemi gelişebilir. Doku perfüzyonunun bozulması sonucu metabolik asidoz ve laktat artışı ortaya çıkabilir. Hipotermi koagülasyon sistemini baskılar ve genellikle trombositopeni ile platelet fonksiyon bozukluğu görülür. Kardiyak irritabilite arttığı için aritmi riski önemli bir klinik sorundur. Tedavide temel yaklaşım kontrollü yeniden ısıtma ve destek tedavisidir.
YDUS açısından ne sorulabilir?
Hipotermi derecelerine göre klinik bulgular, bradikardi-hiperglisemi birlikteliği, metabolik asidoz gelişme mekanizması ve hipotermide trombositoz değil trombositopeni beklenmesi klasik sınav noktalarıdır.Sıcak aciller, çevresel ısı artışı veya aşırı fiziksel aktivite sonucu vücudun termoregülasyon mekanizmalarının yetersiz kalmasıyla gelişen ve hafif tablolardan ölümcül hipertermiye kadar uzanan klinik durumlardır. Spektrum; ısı krampları, ısı senkopu, ısı bitkinliği ve en ağır form olan sıcak çarpmasını (heat stroke) içerir. Sıcak çarpmasında temel özellik çekirdek vücut ısısının ≥40°C olması ve santral sinir sistemi disfonksiyonu (konfüzyon, ajitasyon, koma) gelişmesidir. Terleme klasik tipte azalabilirken efor ilişkili tipte devam edebilir. Hipotansiyon, taşikardi, rabdomiyoliz, akut böbrek hasarı, koagülopati ve metabolik asidoz sık eşlik eder. Tanı kliniktir ve tedavide en kritik adım hızlı aktif soğutma (soğuk su immersiyonu, evaporatif soğutma) uygulanmasıdır. Antipiretikler etkisizdir çünkü mekanizma enfeksiyon değil termoregülasyon bozukluğudur. Destek tedavisinde sıvı resüsitasyonu ve organ komplikasyonlarının erken yönetimi önemlidir.
YDUS açısından ne sorulabilir?
Sıcak çarpmasında antipiretiklerin etkisiz olması, en hızlı tedavinin aktif soğutma olması, ≥40°C + nörolojik bozukluk tanı kriteri, efor ilişkili ve klasik tip farkları ile rabdomiyoliz-DIC gelişimi sık sorulan noktalardır. -
1079.2. Dalış Acilleri
Dalış acilleri, basınç değişikliklerine bağlı gaz hacmi ve çözünürlüğündeki değişimlerin oluşturduğu barotravma ve gaz embolisi tablolarını kapsar. Derinlik arttıkça basınç artar ve Boyle kanununa göre gaz hacmi azalır, hızlı yükselişte ise gaz genleşerek akciğer ve hava boşluklarında hasara yol açabilir. Henry kanunu nedeniyle derinde dokularda çözünen nitrojen, hızlı çıkışta kabarcık oluşturarak dekompresyon hastalığına neden olur. En sık barotravma orta kulakta görülür; kulak ağrısı ve dolgunluk tipiktir. Akciğer barotravması özellikle nefes tutarak yükselmede gelişir ve pnömotoraks veya arteriyel gaz embolisine yol açabilir. Arteriyel gaz embolisi ani nörolojik defisit ve bilinç kaybı ile seyreder ve gerçek bir acildir. Dekompresyon hastalığında Tip 1 daha hafif kas-iskelet bulguları, Tip 2 ise nörolojik ve kardiyopulmoner bulgularla ilişkilidir. Acil yaklaşımda temel tedavi %100 oksijen verilmesi, hastanın yatay tutulması, hidrasyon ve hiperbarik oksijen merkezine hızlı sevktir.
YDUS açısından ne sorulabilir?
Boyle–Henry kanunu klinik ilişkisi, hızlı yükselişte gelişen arteriyel gaz embolisi, Tip 1–Tip 2 dekompresyon farkı, en sık barotravmanın orta kulak olması, Trendelenburg pozisyonunun önerilmemesi ve kesin tedavinin hiperbarik oksijen olması klasik sınav noktalarıdır. -
1089.3. Yüksek İrtifa Hastalıkları
Yüksek irtifa hastalığı, artan rakımla atmosfer basıncının düşmesi sonucu gelişen hipoksiye bağlı klinik tablolardır ve genellikle 2500 m üzerindeki hızlı yükselişlerde ortaya çıkar. Oksijen oranı sabit olsa da parsiyel oksijen basıncı azalır ve yetersiz aklimatizasyon durumunda akut dağ hastalığı (AMS), yüksek irtifa beyin ödemi (HACE) ve yüksek irtifa pulmoner ödemi (HAPE) gelişebilir. AMS en sık formdur; baş ağrısı, bulantı, yorgunluk ve uyku bozukluğu ile seyreder ve tanıda Lake Louise skoru kullanılır. HACE, AMS’nin ağır formu olup ataksi ve bilinç değişikliği en önemli alarm bulgularıdır. HAPE ise hipoksiye bağlı pulmoner vazokonstriksiyon sonucu gelişir ve dispne, taşipne ve köpüklü balgam ile karakterizedir. En etkili korunma yöntemi yavaş yükselme ve aklimatizasyondur. Tedavinin temel prensibi her zaman iniş ve oksijen verilmesidir. Asetazolamid profilaksi ve AMS tedavisinde, deksametazon AMS/HACE’de, nifedipin ise HAPE tedavisinde kullanılabilir.
YDUS açısından ne sorulabilir?
AMS-HACE-HAPE klinik ayrımı, en önemli tedavinin iniş olması, HACE’de ataksinin kritik bulgu kabul edilmesi, HAPE’de tercih edilen ilacın nifedipin olması ve asetazolamidin profilakside ilk seçenek olması klasik sınav sorusu noktalarıdır. -
1099.4. Travmaya Bağlı Çevresel Aciller
Elektrik çarpması ve bağlı yaralanmalar, özellikle iş kazalarında yetişkinlerde, ev kazalarında ise 5 yaş altı çocuklarda görülür. Elektrik akımı dokularda doğrudan hasar, termal yanık ve kas kasılmasına bağlı mekanik yaralanmalar oluşturur; akım yolu ve voltaj riski belirler. Düşük voltaj (<600 V) genellikle hafif yaralanmalara yol açarken, yüksek voltaj (≥600 V) ciddi aritmi, miyokard hasarı ve derin doku yanığı riski taşır. Klinik bulgular kardiyak (aritmi, VF/asistoli), nörolojik (konfüzyon, nöbet), kas-iskelet (tetanik kasılma, kırık, kompartman sendromu) ve kutanöz (giriş-çıkış yanıkları) sistemleri içerir. Acil yaklaşımda öncelik kurtarıcı güvenliği, ABCDE değerlendirmesi, %100 oksijen, EKG ve damar yolu açılmasıdır. Crush sendromu ise uzun süreli ekstremite sıkışması sonrası rabdomiyoliz, hiperkalemi ve akut böbrek hasarına yol açar; kurtuluş sonrası ani kötüleşme (“kurtuluş ölümü”) görülebilir. Tedavi erken ve agresif sıvı replasmanı, potasyum kontrolü, kompartman sendromu takibi ve gerekirse hemodiyaliz ile yapılır. Sıvı tedavisinde izotonik tercih edilir; mannitol ve bikarbonat kullanımı duruma göre planlanır. Taburculuk kriterleri, voltaj, EKG, laboratuvar ve yanık derinliğine bağlıdır.
YDUS’ta sorulabilecek noktalar:
-
Elektrik çarpmasında yüksek voltaj ve akım yolunun risk belirleyici olması
-
Kardiyak ve nörolojik komplikasyonların erken tanısı ve tedavisi
-
Crush sendromunda rabdomiyoliz, hiperkalemi ve AKI ilişkisi
-
Kurtuluş sonrası reperfüzyon riski ve “kurtuluş ölümü”
-
Laboratuvar ve EKG bulgularının kritik önemi (hiperkalemiye bağlı EKG değişiklikleri)
-
Sıvı tedavisinin hız ve içeriği, mannitol/bikarbonat endikasyonları
-
Kompartman sendromunun tanı kriterleri ve acil yaklaşım
-
YDUS soruları genellikle hangi ilaçların rabdomiyolize neden olabileceği, elektrik yaralanmasında öncelikli adımlar ve komplikasyon yönetimi üzerine olur.
-
-
1109.5. Afet ve KBRN Acilleri
KBRN, Kimyasal, Biyolojik, Radyoaktif ve Nükleer tehlikelerden kaynaklanan olayları ifade eder. Kimyasal olaylar gaz, sıvı veya aerosol formundaki maddelerle insan ve çevreyi etkiler; biyolojik olaylar mikroorganizmalar veya toksinlerle hastalık veya ölüm yaratabilir; radyolojik olaylar radyoaktif parçacık ve ışınlara maruziyeti kapsar; nükleer olaylar atom parçalanması veya birleşmesi ile büyük enerji açığa çıkarır. Türkiye ve dünyada Bhopal, Çernobil ve Tokyo Metro gibi kazalar KBRN örnekleridir. KBRN olayları savaş, terör ve endüstriyel kazalarda da görülebilir. Müdahale zordur, halkta panik yaratır ve sağlık sistemine aşırı yük getirir; bu yüzden hazırlık, ekipman, afet planı ve eğitim kritik öneme sahiptir.
KBRN giysileri dört seviyeye ayrılır:
-
A seviyesi: En yüksek koruma, gaz geçirmez, kapalı devre solunum cihazı ile tam cilt ve solunum koruması sağlar; bilinmeyen toksik maddeler ve yüksek konsantrasyonlu ortamlar için uygundur.
-
B seviyesi: Yüksek solunum koruması, sınırlı cilt koruması, kapalı devre solunum cihazı ile kullanılır; bilinen toksik maddeler için.
-
C seviyesi: Filtreli hava solunum cihazı ile sınırlı cilt koruması, hafif kimyasal/biyolojik risklerde kullanılır.
-
D seviyesi: Minimum koruma, temel giysi ve maske; düşük risk durumlarında uygundur.
-
-
1119.6. Suda Boğulma
Suda boğulma, nefessiz kalma sonrası gelişen solunum yetmezliğidir ve önlenebilir ölümler arasında üçüncü sıradadır. Boğulma çoğu zaman hızlı ve sessiz gerçekleşir; yardım çığlığı nadirdir. Yüksek risk grupları 5 yaş altı çocuklar ve 15–29 yaş arası genç erkeklerdir. Patofizyolojide hipoksi ve asidoz temel sorun olup, aspirasyon ve/veya laringospazm alveolo-kapiller gaz değişimini bozar. Hipotermi sık görülür ve resüsitasyon süresini uzatabilir. Fizik muayenede taşipne, dispne, siyanoz, raller, konfüzyon ve ağır olgularda ventriküler fibrilasyon veya asistoli görülebilir. Hastane öncesi yaklaşımda güvenli kurtarma, kurtarıcı soluklar ve oksijenizasyon önceliklidir. Travma riski varsa servikal immobilizasyon sağlanmalıdır. Acil serviste hafif olgularda ek oksijen, kan gazı ve gerekirse akciğer grafisi planlanır. Ağır olgularda entübasyon, ventilasyon desteği ve gastrik dekompresyon gerekebilir. Prognozu kötüleştiren faktörler arasında daldırma süresi beş dakikayı aşması, resüsitasyona geç başlama, Glasgow koma skalası beşin altında olması, yaşın on dörtten büyük olması ve arteriyel pH’ın 7,1’in altında olması yer alır. Korunma stratejileri arasında gözetim, çitli havuzlar, partnerle yüzme, yüzdürme cihazı kullanımı ve alkol veya yasadışı madde kullanımından kaçınma vardır. Hasta takibinde baş 30 derece elevasyon ile pozisyonlama, hipotermi yönetimi ve oksijenizasyon hedefleri önemlidir. Erken fark etme ve hızlı resüsitasyon nörolojik sekeli azaltmada belirleyicidir. Profilaktik antibiyotik sadece kontamine su maruziyetinde veya enfeksiyon bulgusu varsa değerlendirilir. YDUS’ta sorulabilecek sorular patofizyoloji, yüksek risk grupları, hastane öncesi ve acil servis yaklaşımı, prognozu kötüleştiren faktörler, korunma stratejileri ve tedavi farklarıyla ilgili olabilir.
-
1129.7. Hayvan ve Deniz Kaynaklı Yaralanmalar
Akrep ve zehirli yılan sokmaları Türkiye’de yaz aylarında ve kırsal bölgelerde sık görülen toksikolojik acillerdir. Akrep zehiri nörotoksik peptitler ve biyojenik aminler içerir; voltaj bağımlı iyon kanallarını etkileyerek otonomik fırtına, taşikardi, hipertansiyon/hipotansiyon ve nadiren miyokard disfonksiyona yol açabilir. Çocuklar sistemik toksisite açısından yüksek risklidir. Acil yaklaşıma erken risk sınıflaması, vital bulguların izlenmesi, kardiyak değerlendirme, uygun sıvı desteği ve sistemik bulgular varsa antivenom dahildir.
Zehirli yılan sokmaları ise genellikle alt ekstremiteyi etkiler ve yılan türüne göre sitotoksik, hemorajik, miyotoksik, nörotoksik veya nefrotoksik etkiler gösterebilir. Klinik tablo lokal ağrı, ödem, eritem ile başlar; sistemik bulgular gelişirse antivenom endikasyonu oluşur. Hastane öncesi yaklaşımda ABCDE, oksijen, damar yolu ve ekstremite immobilizasyonu önemlidir; ağızla emme, kesme veya sıkı turnike yasaktır. Acil serviste seri vital bulgular, laboratuvar izlemi, antivenom uygulaması ve komplikasyon takibi yapılır.
Özetle, akrep ve yılan sokmalarında erken tanı, sistemik bulguların fark edilmesi ve zamanında antivenom uygulaması mortaliteyi azaltır. YDUS’ta sorulabilecek konular: yüksek risk grupları, patofizyoloji, sistemik bulgular, antivenom endikasyonları ve hastane öncesi/acil servis yaklaşımıdır.
Bölüm 10:Pulmoner Ve torasik Aciller
-
11310.1.Obstrüktif Havayolu Hastalıkları
Astım; kronik hava yolu inflamasyonu ve geri dönüşümlü hava yolu obstrüksiyonu ile karakterize olup hışıltı, nefes darlığı, öksürük ve göğüste sıkışma ile seyreder. Tetikleyiciler arasında enfeksiyonlar, alerjenler, egzersiz, sigara dumanı ve bazı ilaçlar bulunur. Patofizyolojide bronkospazm, mukus artışı ve hava yolu ödemi ekspiratuar akım kısıtlanmasına yol açar. Ağır atakta “sessiz akciğer” yaşamı tehdit eden bulgudur. Acil tedavinin temeli oksijen, inhale kısa etkili beta-2 agonist, antikolinerjik ve erken sistemik kortikosteroiddir; dirençli olgularda magnezyum sülfat düşünülebilir.
KOAH ise genellikle sigara maruziyeti sonucu gelişen, kalıcı hava akımı kısıtlanması ile seyreden ilerleyici bir hastalıktır. Akut alevlenme; dispne artışı, balgam miktarında artış ve balgam pürülansındaki değişiklik ile tanımlanır. Acil yaklaşımda kontrollü oksijen verilmesi önemlidir ve hedef satürasyon %88–92 olmalıdır. Tedavide kısa etkili bronkodilatörler, sistemik steroid ve uygun hastada antibiyotik kullanılır. Hiperkapnik solunum yetmezliğinde non-invaziv ventilasyon mortaliteyi azaltan önemli bir tedavidir.
YDUS’ta en sık sorulabilecek noktalar; astım ve KOAH ayırıcı özellikleri, astım atağında ilk basamak tedavi, KOAH alevlenmesinde oksijen hedefi, antibiyotik endikasyonları (Anthonisen kriterleri), NIMV endikasyonları ve yaşamı tehdit eden klinik bulguların tanınmasıdır.
-
11410.2.Akciğer Enfeksiyonları
Pnömoni, akciğer parankiminin enfeksiyona bağlı inflamasyonu olup en sık bakteriler, virüsler ve immünsüpresif hastalarda mantarlar etken olarak görülür. Klinik olarak ateş, öksürük, balgam, dispne ve akciğer grafisinde yeni infiltrasyon varlığı tanıyı destekler. Patolojinin temelinde alveollerde eksüda birikimi ve gaz değişim bozukluğu yer alır ve bu durum hipoksemiye yol açabilir. Yaşlı hastalar, sigara içenler ve komorbiditesi olanlarda ağır seyir riski artmıştır.
Toplum kökenli pnömoni acil serviste en sık görülen formdur ve ampirik tedavi genellikle etken izolasyonu beklenmeden başlanır. Hastanın yatış ihtiyacını belirlemede CURB-65 ve PSI skorları klinik karar desteği sağlar ancak tek başına yeterli değildir. Solunum sayısı artışı, hipotansiyon, konfüzyon ve hipoksemi ağır hastalık göstergeleridir. Tanıda akciğer grafisi temel görüntüleme yöntemidir; laboratuvar testleri ise hastalık şiddeti ve sepsis değerlendirmesi için kullanılır.
Tedavide en önemli karar; hastanın ayaktan mı, serviste mi yoksa yoğun bakımda mı izleneceğinin belirlenmesi ve uygun ampirik antibiyotiğin başlanmasıdır. Destek tedavisi kapsamında oksijen, sıvı tedavisi ve eşlik eden bronkospazm varsa bronkodilatör uygulanabilir.
YDUS açısından en sık sorulabilecek noktalar; CURB-65 kriterleri ve yatış kararı, PSI risk sınıflaması, toplum kökenli ve hastane kökenli pnömoni ayrımı, ağır pnömoni klinik bulguları, ampirik antibiyotik seçimini belirleyen faktörler ve skorların klinik değerlendirme ile birlikte kullanılmasıdır.
-
11510.3.Plevral Aciller
-
11610.2.Hemoptizi
Hemoptizi, alt solunum yollarından kaynaklanan kanın öksürükle atılmasıdır ve acil serviste hafif balgam çizgilenmesinden masif yaşamı tehdit eden kanamaya kadar geniş spektrumda görülebilir. Masif hemoptizi yalnızca miktarla değil, hava yolu güvenliğini veya gaz değişimini bozmasıyla tanımlanır ve mortalitesi yüksektir. Kanamaların yaklaşık %90’ı yüksek basınçlı bronşiyal arter sisteminden kaynaklanır. En sık nedenler enfeksiyonlar, bronşiektazi, tüberküloz, malignite ve KOAH’tır.
İlk değerlendirmede hemoptizi-hematemez ayrımı yapılmalı ve psödohemoptizi dışlanmalıdır. Hastada öncelik her zaman ABCDE yaklaşımı ve havayolunun korunmasıdır. Masif hemoptizide en büyük ölüm nedeni kan kaybı değil aspirasyon ve asfiksidir. Stabil hastada ilk görüntüleme akciğer grafisi olsa da kanama odağını belirlemede kontrastlı toraks BT daha değerlidir. Bronkoskopi hem tanısal hem terapötik amaçla kullanılabilir.
Tedavinin temel hedefleri aspirasyonu önlemek, kanamayı kontrol etmek ve altta yatan nedeni tedavi etmektir. Gerektiğinde geniş lümenli entübasyon, lateral dekübit pozisyonu ve yoğun aspirasyon uygulanır. Ciddi olgularda en etkili definitif tedavi bronşiyal arter embolizasyonudur. Traneksamik asit özellikle minör hemoptizide destek tedavi olarak kullanılabilir.
YDUS açısından en sık sorulabilecek noktalar; hemoptizinin en sık bronşiyal arter kaynaklı olması, masif hemoptizide ölüm nedeninin asfiksi olması, ilk yaklaşımın havayolu güvenliği olması, stabil hastada BT’nin grafiden üstünlüğü ve ciddi kanamada tercih edilen definitif tedavinin bronşiyal arter embolizasyonu olmasıdır.
Bölüm 11:Pediatrik Aciller (Güncelleniyor)
-
11711.1.Solunumsal Aciller
YDUS perspektifinden krup ve epiglotit özetle şöyle özetlenebilir: Krup, subglottik ödem sonucu larenks ve trakeada gelişen üst havayolu obstrüksiyonudur. Klasik olarak havlar tarzda öksürük, inspiratuar stridor ve ses kısıklığı ile seyreder. En sık viral nedenlerdir; özellikle parainfluenza tip 1–3. Krup genellikle 6 ay–3 yaş arasında görülür, erkeklerde daha sık ve sonbahar-kış aylarında artış gösterir. Westley krup skoru ile hafif, orta ve ağır olgular ayrılır. Hafif olguda yalnızca boğuk öksürük ve hafif ses değişikliği, orta olguda dinlenmede stridor, ağır olguda belirgin stridor ve göğüs çekilmeleri görülür. Tedavide kortikosteroid (deksametazon, budesonid) tüm evrelerde önerilir; orta ve ağır olgularda nebülize adrenalin uygulanabilir. Spazmodik krupta enfeksiyon bulgusu yoktur ve semptomlar genellikle gece ortaya çıkar. Epiglotit, epiglot ve supraglotik yapılarda hızlı gelişen ödem ile hava yolu tıkanıklığı riski oluşturan acil bir durumdur. Pediatrik epiglotitte “3 D” triadı görülür: drooling, dysphagia, distress with air hunger. Hib aşısı sonrası çocuklarda insidans belirgin azalmıştır. Epiglotit ile krup ayırıcı tanısı önemlidir; öksürük krup lehine, salya akması ve disfaji epiglotit lehinedir. Epiglotitte agresif muayeneden kaçınılmalı, stabil olgularda fiberoptik değerlendirme veya lateral boyun grafisi ile tanı konulabilir. Komplikasyonlar olarak krupta nadir obstrüksiyon, epiglotitte hızlı tıkanma, solunum durması, sepsis ve hipoksi görülebilir. Acil serviste krupda genellikle destekleyici tedavi ve gözlem yeterli iken, epiglotitte öncelik hava yolu güvenliği ve antibiyotik tedavisidir
-
11811.2.Yabancı Cisim Yutulması
Çocukluk çağında özellikle 6 ay–3 yaş arasında sık görülür; çocuklar nesneleri ağızlarına götürdüğü için risk yüksektir. Çoğu cisim gastrointestinal sistemden kendiliğinden geçer, ancak %10–20 olguda endoskopik çıkarım gerekebilir, %1 olguda cerrahi gerekir. En sık yutulan cisimler madeni para, düğme pil, mıknatıs, oyuncak parçaları, saat pili, iğne, kemik ve balık kılçığıdır. Özofagusta cisim varsa disfaji, salivasyon artışı, stridor veya hırıltı görülebilir; midede genellikle asemptomatiktir, bağırsakta tıkanma varsa kusma ve obstrüksiyon gelişebilir. Acil müdahale endikasyonları: hava yolu tıkanıklığı, özofagusta obstrüksiyon, büyük/keskin cisim, pil, süper emici polimer, çoklu mıknatıs, bağırsak obstrüksiyonu veya perforasyon bulgusu. İlk yaklaşım ABCD değerlendirmesi ile başlar, vital parametreler izlenir. Direkt grafi ilk basamak görüntülemedir; BT ve USG seçilmiş durumlarda kullanılır. Madeni paralar çoğu zaman mideye geçer ve izlenir; pil ve süper emici polimerler acil çıkarılır. Çoklu mıknatıslar perforasyon riski nedeniyle acilen çıkarılmalıdır. Kurşun içeren nesneler intoksikasyon riski taşır, kan kurşunu izlenir. Yassı piller özofagusta takılırsa acil endoskopi gerekir. Tedavide endoskopik çıkarım çoğu durumda yeterlidir; cerrahi nadiren gereklidir. Yakın takip ve komplikasyonların önlenmesi temel hedeftir.
-
11911.3. Pediatrik Yaşam Desteği
Pediatrik kardiyak arrest çoğunlukla primer kardiyak nedenlere değil, hipoksi ve şok sonrası gelişir; bu nedenle ventilasyon erişkinlere göre daha kritiktir. Güncel yaklaşımda CAB sıralaması uygulanır ancak pediatrik hastada ventilasyon ihtiyacı daha belirgindir. Kompresyon-ventilasyon oranı tek kurtarıcıda 30:2, iki kurtarıcıda 15:2’dir. Kompresyon hızı tüm yaş gruplarında dakikada 100–120 olup derinlik göğüs ön-arka çapının üçte biri kadardır (bebek yaklaşık 4 cm, çocuk yaklaşık 5 cm). Bebeklerde standart kompresyon tekniği iki başparmakla göğsü kavrayarak basıdır. Nabız varsa ancak solunum yetersizse dakikada 20–30 soluk ventilasyon verilir. Adrenalin dozu 0,01 mg/kg IV/IO’dur. Şokta ilk yaklaşım 20 mL/kg izotonik sıvı bolusudur. Defibrilasyonda ilk enerji dozu 2 J/kg’dır. Pediatrik resüsitasyonda erken ventilasyon, erken müdahale ve yüksek kaliteli CPR sağkalımı belirler.
YDUS açısından en sık sorulan noktalar pediatrik arrestin en sık nedeninin hipoksi olması, kompresyon oranlarının 30:2 ve 15:2 olması, bebeklerde iki başparmak tekniğinin kullanılması, kompresyon hızının 100–120/dk olması, adrenalin dozunun 0,01 mg/kg olması, şokta 20 mL/kg sıvı verilmesi ve defibrilasyonun 2 J/kg ile başlanmasıdır.
Bölüm 12: Cerrahi Aciller (Günceleniyor)
-
12011.1.1.Obstetrik ve Jinekolojik Aciller
Over torsiyonu, overin infundibulopelvik ve utero-ovarian ligamentler etrafında dönmesi sonucu kan akımının bozulduğu, fertilite kaybına yol açabilen jinekolojik acildir. En sık üreme çağındaki kadınlarda görülür ve genellikle ≥5 cm over kisti, gebelik ve ovülasyon indüksiyonu risk faktörüdür. Patofizyolojide önce venöz ve lenfatik akım bozulur, overde ödem gelişir; ardından arteriyel akım azalır ve iskemi-nekroz oluşur. En tipik klinik bulgu ani başlayan tek taraflı alt karın ağrısıdır ve sıklıkla bulantı-kusma eşlik eder.
Tanıda ilk tercih ultrasonografi (tercihen transvajinal) olup büyümüş over ve periferal foliküller sık görülür. Doppler’de kan akımının izlenmesi torsiyonu dışlamaz çünkü erken dönemde arteriyel akım korunabilir. Kesin tanı cerrahide konur ve klinik şüphe yüksekse görüntüleme normal olsa bile gecikmeden jinekoloji konsültasyonu gerekir. Tedavinin temeli overi korumaya yönelik erken cerrahi detorsiyondur.
YDUS’ta Sorulabilecek Noktalar
-
En sık yaş grubu → üreme çağı
-
En önemli mekanizma → önce venöz/lenfatik tıkanma
-
Doppler akım varlığı → tanıyı dışlamaz ❗
-
Sağ over daha sık tutulur
-
İlk görüntüleme → USG
-
Kesin tanı → cerrahi
-
Amaç → fertiliteyi korumak (over koruyucu yaklaşım)
-
-
12111.2.1.Ürolojik Aciller
Renal kolik, çoğunlukla üreter taşına bağlı gelişen ve acil serviste en şiddetli ağrı nedenlerinden biri olan ürolojik acildir. Ağrı genellikle kostovertebral açıdan başlayıp kasığa yayılan, hastanın rahat pozisyon bulamadığı kolik tarzda yan ağrısıdır; bulantı-kusma sık eşlik eder. Patofizyolojide üreter obstrüksiyonu sonucu artan basınç, peristaltik spazm ve kapsül gerilmesi rol oynar. Taşlar en sık üreterovezikal bileşkede takılır. Hematüri sık görülse de yokluğu taşı dışlamaz.
Tanıda en iyi yöntem kontrastsız düşük doz BT (altın standart) olup taşın yeri ve obstrüksiyonu en doğru gösterir. USG hidronefrozu gösterebilir ancak küçük üreter taşlarını kaçırabilir. Tedavinin temeli hızlı analjezi olup ilk tercih genellikle NSAİ ilaçlardır; gerekirse opioid eklenir. Ateş, anüri, AKI veya taş + enfeksiyon birlikteliği komplike kabul edilir ve acil üroloji değerlendirmesi gerekir. Distal üreterde 5–10 mm taşlarda alfa blokerler seçilmiş hastalarda taş düşmesini kolaylaştırabilir.
YDUS’ta Sık Sorulabilecek Noktalar
-
Altın standart görüntüleme → Kontrastsız BT
-
En sık takılma yeri → Üreterovezikal bileşke
-
İlk basamak analjezi → NSAİ
-
Hematüri yokluğu → taşı dışlamaz ❗
-
Taş + ateş/enfeksiyon → acil girişim endikasyonu
-
<5 mm taş → çoğu spontan düşer
-
≥10 mm taş → üroloji ihtiyacı yüksek
-
-
12211.3.1.Göz Acilleri
Göz acilleri acil servis başvurularının yaklaşık %1–6’sını oluşturur ve en sık neden travmadır. Ani görme kaybı çoğunlukla damarsal nedenlere (retinal arter veya ven tıkanıklığı, vitreus kanaması, retina dekolmanı) bağlı gelişir. Fotofobi özellikle üveit, keratit ve sklerit gibi inflamatuvar hastalıkları düşündürür. Kontakt lens kullanımı bakteriyel keratit için önemli bir risk faktörüdür. Normal göz içi basıncı 9–22 mmHg arasındadır ve artışı glokoma bağlı optik sinir hasarı oluşturabilir. Anterior üveit üveitin en sık görülen tipidir ve siliyer kızarıklık, fotofobi ve miyozis ile seyreder. Viral konjonktivitte sulu akıntı ve preauriküler lenfadenopati görülürken bakteriyel konjonktivitte pürülan akıntı ve sabah çapaklanma tipiktir. Akut açı kapanması glokomu ani görme kaybı, şiddetli göz ağrısı, midriyazis ve yüksek göz içi basıncı ile seyreden acil bir durumdur. Hipopiyon ciddi enfeksiyöz keratit veya endoftalmi göstergesi olabilir ve acil göz konsültasyonu gerektirir. Görme alanının en geniş kısmı temporal taraftadır.
-
12311.4.1.KBB Aciller
-
12411.5.1.Beyin Ve Sinir Cerrahisi Acilleri
Bölüm 14: Çıkmış YDUS Soruları, Çözümleri ve Analizii
-
1262024 YDUS Dönem 2
📊 BÖLÜM BAZLI SORU DAĞILIMI (ÖZET TABLO)
Bölüm
Soru Sayısı
Yüzde (%)
Bölüm 1 – Kritik Hasta & Resüsitasyon
6
%10
Bölüm 2 – Havayolu & Mekanik Ventilasyon
5
%8
Bölüm 3 – Kardiyovasküler Aciller
7
%12
Bölüm 4 – Nö
rolojik Aciller
6
%10
Bölüm 5 – Travma Yönetimi
7
%12
Bölüm 6 – Toksikoloji
10
%17
Bölüm 7 – Dahili Aciller
6
%10
Bölüm 8 – Gastrointestinal Aciller
4
%7
Bölüm 9 – Çevresel Aciller
3
%5
Bölüm 10 – Pulmoner & Torasik Aciller
3
%5
Bölüm 11 – Pediatrik Aciller
1
%2
-
1272025 YDUS Dönem 1
📊 BÖLÜM BAZLI SORU DAĞILIMI (ÖZET TABLO)
Bölüm
Soru Sayısı
Yüzde (%)
Bölüm 1 – Kritik Hasta & Resüsitasyon
5
%8
Bölüm 2 – Havayolu, Solunum & MV
5
%8
Bölüm 3 – Kardiyovasküler Aciller
10
%17
Bölüm 4 – Nörolojik Aciller
7
%12
Bölüm 5 – Travma Yönetimi
7
%12
Bölüm 6 – Toksikoloji
7
%12
Bölüm 7 – Dahili Aciller
8
%13
Bölüm 8 – Gastrointestinal Aciller
1
%2
Bölüm 9 – Çevresel Aciller
2
%3
Bölüm 10 – Pulmoner & Torasik Aciller
2
%3
Bölüm 11 – Pediatrik Aciller
1
%2
📌 TOPLAM = 60 SORU (%100)
-
1282025 YDUS Dönem 2
📊 BÖLÜM BAZLI SORU DAĞILIMI (ÖZET TABLO)
YDUS 2025 / DÖNEM 2 — Toplam: 60 Soru
Bölüm
Soru Sayısı
Yüzde (%)
1️Kritik Hastaya Yaklaşım ve Resüsitasyon
2
%3,3
2️Havayolu, Solunum ve Mekanik Ventilasyon
5
%8,3
3️Kardiyovasküler Aciller
10
%16,7
4️Nörolojik Aciller
7
%11,7
5️Travma Yönetimi
9
%15,0
6️Toksikoloji
7
%11,7
7️Dahili Aciller
9
%15,0
8️Gastrointestinal Aciller
4
%6,7
9️Çevresel Aciller
3
%5,0
🔟 Pulmoner ve Torasik Aciller
4
%6,7
1️1️Pediatrik Aciller
0
%0
Burs kimler için geçerlidir?
Acil Tıp uzmanları, Acil Tıp asistanları ve acil serviste aktif görev yapan hekimlerden; Acil Tıp Yoğun Bakım Yan Dal YDUS sınavına hazırlanan veya yan dal sınavı perspektifiyle acil servis bilgisini gözden geçirmek ve klinik donanımını artırmak isteyen adaylar kurs programına başvurabilir.
Kursun amacı nedir?
Bu kurs, YDUS’ta yüksek getirili konulara odaklanarak kısa, net ve klinik temelli anlatımlarla sınava hazırlık sürecini sistematik hale getirmeyi amaçlar. Aynı zamanda acil servis pratiğinde yoğun bakım yaklaşımını güçlendirmeyi hedefler.
Kurs içeriği nasıl hazırlanmıştır?
İçerik; YDUS müfredatı, güncel kılavuzlar, sık sorulan başlıklar ve klinikte karar verdiren pratik bilgiler esas alınarak yapılandırılmıştır. Ayırt edici klinik ipuçları ve sık yapılan hatalar özellikle vurgulanır.
Tüm anlatımlar, Acil Çalışanları notları temel alınarak; Tintinalli’s Emergency Medicine, Rosen’s Emergency Medicine ve AHA, ERC, ATLS, ESC gibi güncel ulusal ve uluslararası kılavuzlar eşliğinde hazırlanmıştır.
Tüm anlatımlar, Acil Çalışanları notları temel alınarak; Tintinalli’s Emergency Medicine, Rosen’s Emergency Medicine ve AHA, ERC, ATLS, ESC gibi güncel ulusal ve uluslararası kılavuzlar eşliğinde hazırlanmıştır.
4) Dersler nasıl anlatılıyor?
Derslerimiz bölüm bölüm, konu konu ve sistematik bir yapı ile ilerler.
Her başlık:
📌 Özet tablolar ile sadeleştirilir
📌 “Yüksek getirili noktalar” özellikle vurgulanır
📌 Çıkmış sorular analiz edilerek hazırlanır
📌 Kısa, net ve sınav odaklı bilgi notlarıyla desteklenir
Her başlık:
📌 Özet tablolar ile sadeleştirilir
📌 “Yüksek getirili noktalar” özellikle vurgulanır
📌 Çıkmış sorular analiz edilerek hazırlanır
📌 Kısa, net ve sınav odaklı bilgi notlarıyla desteklenir
Yoğun çalışan hekimler için uygun mu?
Kurs; planlı ders akışı, tekrar imkânı ve esnek izleme seçenekleriyle nöbet düzenine uygun şekilde tasarlanmıştır.
Tüm dersler online olarak sunulur. İnternet olan her yerden erişim sağlanabilir.
İzlediğiniz dersler kayıtlı kalır.
Yarım bıraktığınız konularınız kaldığınız yerden devam edebilirsiniz.
İlerleme durumunuzu sistem üzerinden takip edebilirsiniz.
Tüm dersler online olarak sunulur. İnternet olan her yerden erişim sağlanabilir.
İzlediğiniz dersler kayıtlı kalır.
Yarım bıraktığınız konularınız kaldığınız yerden devam edebilirsiniz.
İlerleme durumunuzu sistem üzerinden takip edebilirsiniz.
Kurs abonelik paketlerine dahil mi?
Hayır. Bu kurs, genel abonelik paketlerine dahil değildir ve ayrı bir kayıt gerektirir.
Kurs güncelleniyor mu?
Evet. Müfredat ve kılavuz güncellemeleri doğrultusunda içerikler düzenli olarak güncellenir.
Kursa erişim ne kadar süreli?
Mevcut kayıt döneminde kursa katılan hekimler için erişim ömür boyu olarak tanımlanmaktadır.
Ancak ilerleyen dönemlerde erişim süresi ve koşulları değişiklik gösterebilir. Güncel erişim politikası, kayıt anındaki şartlara göre belirlenir.
Ancak ilerleyen dönemlerde erişim süresi ve koşulları değişiklik gösterebilir. Güncel erişim politikası, kayıt anındaki şartlara göre belirlenir.
Kursu aldıktan sonra iade var mı?
Hayır. Kurs, dijital içerik niteliğinde olduğu için satın alım sonrası iade yapılmamaktadır.
Bu kurs, Acil Çalışanları ekibi tarafından YDUS adaylarının ihtiyaçları doğrultusunda hazırlanmakta ve düzenlenmektedir. İçerik, güncel sınav müfredatı ve klinik pratik esas alınarak yapılandırılmıştır.
Lütfen, giriş yapın ve bir inceleme bırakın